19/09/2010
El Síndrome de Sudeck, conocido formalmente como Síndrome de Dolor Regional Complejo (SDRC) o distrofia simpática refleja (DSR), es una condición médica fascinante y a menudo desconcertante. Se trata de una enfermedad compleja de origen multifactorial que se manifiesta principalmente como dolor crónico, generalmente en las extremidades, tras un evento desencadenante como un traumatismo o una fractura. A pesar de su incidencia relativamente baja en la población general, representa un porcentaje significativo de los casos atendidos en unidades especializadas en el tratamiento del dolor, lo que subraya su impacto y la necesidad de un manejo experto.
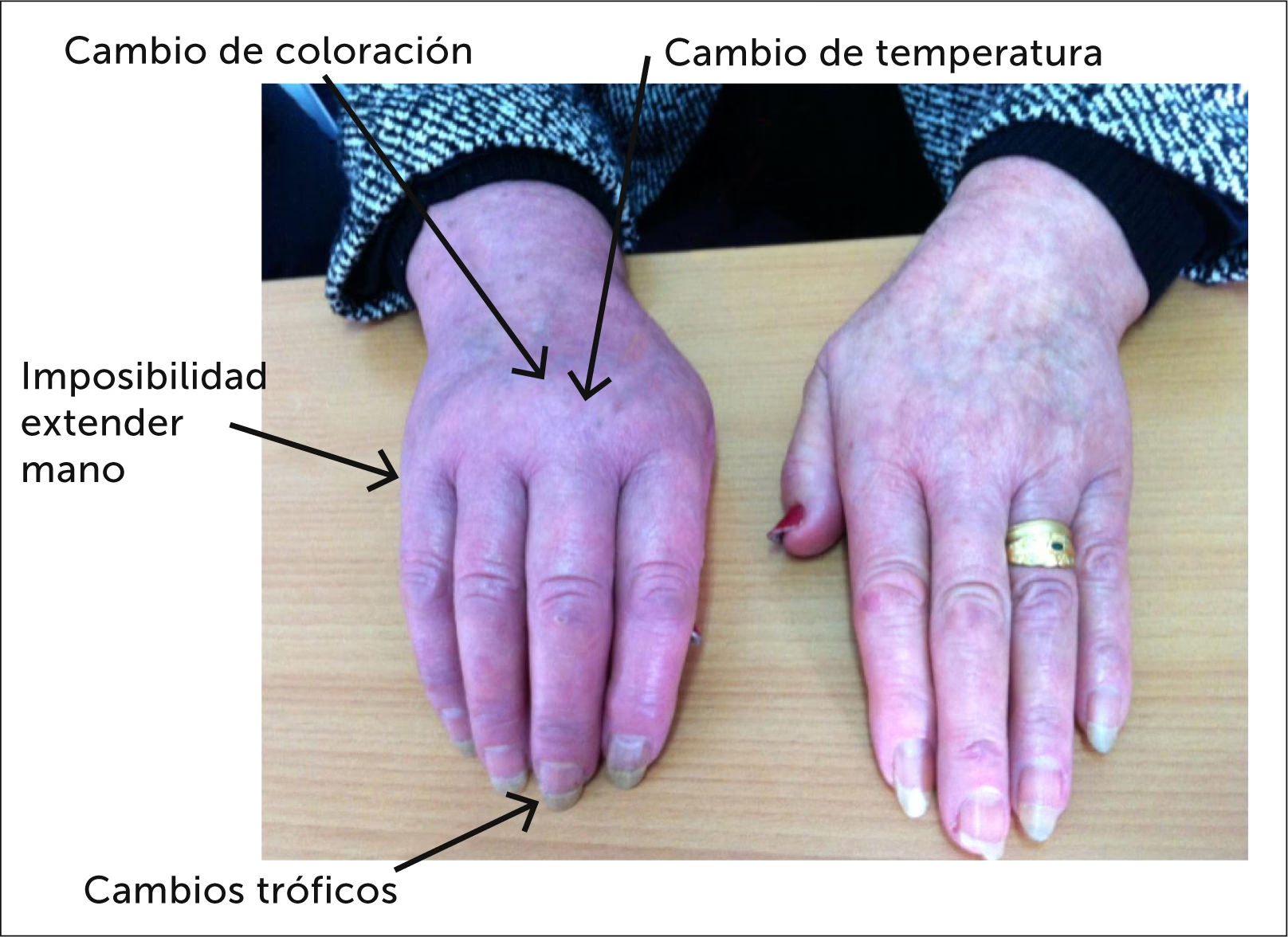
Este síndrome se caracteriza por una constelación de síntomas que van mucho más allá del simple dolor. Incluye alteraciones autonómicas, sensoriales, motoras y tróficas que no guardan una proporción lógica con la lesión inicial. Comprender el SDRC es el primer paso para abordarlo eficazmente, ya que su manejo requiere un enfoque multidisciplinar y a menudo prolongado.
- ¿Qué es el Síndrome de Dolor Regional Complejo (SDRC)?
- Signos y Síntomas Clave del Síndrome de Sudeck
- Fases y Fenotipos del Síndrome de Sudeck
- Causas y Factores Desencadenantes de la Algodistrofia
- Diagnóstico del Síndrome de Sudeck
- ¿Cuánto tiempo dura el Síndrome de Sudeck? ¿Se puede curar?
- Prevención del Síndrome de Dolor Regional Complejo
- Tratamiento del Síndrome de Sudeck: Un Enfoque Multimodal
- Preguntas Frecuentes sobre el Síndrome de Sudeck
- Conclusión
¿Qué es el Síndrome de Dolor Regional Complejo (SDRC)?
Como mencionamos, el Síndrome de Sudeck es sinónimo de Síndrome de Dolor Regional Complejo (SDRC) y distrofia simpática refleja (DSR). Es un trastorno de dolor crónico que afecta predominantemente a brazos o piernas. La complejidad de esta enfermedad radica en su origen desconocido y en la amplia gama de síntomas que presenta. El dolor, a menudo descrito como una sensación de ardor, suele ir acompañado de hinchazón, rigidez articular, entumecimiento y cambios notables en el color y la temperatura de la piel del miembro afectado. Además, pueden aparecer síntomas tróficos como descamación de la piel o cambios en el crecimiento del vello y las uñas.
El desarrollo del SDRC parece implicar una interacción compleja entre varios factores. Se inicia tras un traumatismo o lesión, pero la respuesta del cuerpo es desproporcionada. Se cree que existe una sensibilización del sistema nervioso, una disfunción del sistema nervioso autónomo y cambios inflamatorios persistentes. Hay un componente inmunológico con posible auto-inmunización, una implicación genética aún en investigación, y se ha observado que ciertos estados psicológicos pueden influir en su progresión. El tratamiento busca aliviar el dolor y la inflamación, y cuando las medidas iniciales no son suficientes, se recurre a enfoques más avanzados.
Signos y Síntomas Clave del Síndrome de Sudeck
Los síntomas del SDRC pueden ser terriblemente limitantes y reducir significativamente la calidad de vida del paciente. La característica central es el dolor, que suele ser de tipo ardiente, persistente y desproporcionado en intensidad, duración o extensión respecto a la lesión inicial. Sin embargo, la alodinia (dolor por estímulos que normalmente no duelen, como un roce ligero) y la hiperalgesia (sensibilidad exagerada a estímulos dolorosos) son casi indispensables para sospechar la enfermedad. Estos síntomas sensoriales indican una hipersensibilidad del sistema nervioso.
Además del dolor y la sensibilidad alterada, los signos y síntomas incluyen:
- Cambios Autonómicos: Alteraciones en la temperatura (la extremidad puede estar más caliente o más fría que la opuesta) y el color de la piel (enrojecida, pálida o azulada), así como cambios en la sudoración (aumento o disminución anormal).
- Alteraciones Motoras: Rigidez articular, limitación del rango de movimiento, debilidad muscular, temblores e incluso distonía (contracciones musculares involuntarias).
- Cambios Tróficos: Alteraciones en la piel (delgada, brillante, con descamación), las uñas (quebradizas, con crecimiento alterado) y el vello (crecimiento más lento o ausente).
- Edema: Hinchazón en la zona afectada.
Aunque el síndrome puede afectar cualquier parte del cuerpo, es más común en las extremidades. La intensidad de los síntomas puede variar y ser intermitente o constante. Es crucial estar alerta a estos signos, especialmente a un dolor persistente y desproporcionado más allá de la primera semana tras una lesión, para un diagnóstico precoz.
Fases y Fenotipos del Síndrome de Sudeck
Clásicamente, se describían tres fases del síndrome de Sudeck, cada una con síntomas distintos. Sin embargo, la existencia de estas fases o tipos específicos de la enfermedad es actualmente cuestionada en la comunidad médica. La perspectiva moderna se inclina más hacia la identificación de fenotipos clínicos:
- Fenotipo Periférico: Predominan síntomas como el edema, la sudoración excesiva y los cambios en el color y la temperatura de la piel.
- Fenotipo Central: Se caracterizan más por alteraciones motoras, hiperalgesia y alodinia.
La pertenencia a un fenotipo u otro no predice necesariamente la evolución del paciente, pero sí puede orientar el enfoque terapéutico. Independientemente de la clasificación, el objetivo principal sigue siendo controlar los síntomas y restaurar la función.
Causas y Factores Desencadenantes de la Algodistrofia
El síndrome de Sudeck es una alteración neurovegetativa compleja donde el sistema nervioso simpático parece sobrerreaccionar tras una lesión. En condiciones normales, tras un traumatismo, el sistema simpático se activa para iniciar la fase de inflamación y limpieza del tejido dañado. Esta fase debería ser limitada, dando paso a la fase de regeneración, mediada por el sistema parasimpático.
En el SDRC, esta respuesta de alarma se vuelve desproporcionada y se mantiene en el tiempo, impidiendo que el sistema parasimpático cumpla su función regenerativa. Esto lleva a una destrucción de tejido continuada y retrasa la curación. Las causas exactas no se comprenden completamente, pero se identifican varios factores contribuyentes:
- Daño Nervioso: La isquemia o el daño directo a un nervio periférico puede generar información errónea hacia la médula espinal y el cerebro, perpetuando la respuesta de alarma.
- Inflamación Neurógena: La liberación persistente de sustancias neuro-mediadoras e inflamatorias por parte de los nervios periféricos contribuye a la sensibilización y el dolor crónico.
- Componente Inmunológico: La presencia de auto-anticuerpos dirigidos contra estructuras nerviosas autonómicas puede potenciar la inflamación y exacerbar los síntomas.
- Sensibilización Central: La estimulación repetida de las neuronas en la médula espinal y el cerebro puede causar cambios plásticos que mantienen el estado de dolor crónico y la alodinia.
- Factores Psicológicos: El estrés, la ansiedad elevada, el miedo al movimiento (kinesofobia) y especialmente el catastrofismo (una respuesta psicológica exagerada al dolor) pueden influir significativamente en el desarrollo y la progresión de la enfermedad, creando un ciclo de dolor, miedo y evitación que empeora la función.
- Factores Genéticos: Aunque no se ha identificado un patrón hereditario específico, se cree que puede haber una predisposición genética.
- Factores Desencadenantes Específicos: Traumatismos (fracturas, esguinces, luxaciones), cirugías, inmovilizaciones prolongadas con yeso, rehabilitaciones excesivamente dolorosas, lesiones repetidas en la misma zona y ciertas alteraciones metabólicas pueden actuar como iniciadores del proceso. El dolor intenso en el momento de la lesión también puede ser un desencadenante.
La inmovilización prolongada es un factor de riesgo bien conocido, ya que puede contribuir a que el cerebro reciba información sensorial distorsionada de la extremidad afectada.
Diagnóstico del Síndrome de Sudeck
El diagnóstico del SDRC se basa principalmente en la evaluación clínica y la exclusión de otras condiciones que podrían explicar los síntomas. No existe una única prueba definitiva. La exploración física es fundamental, buscando los signos característicos como hinchazón, cambios de color y temperatura, y sensibilidad anómala.
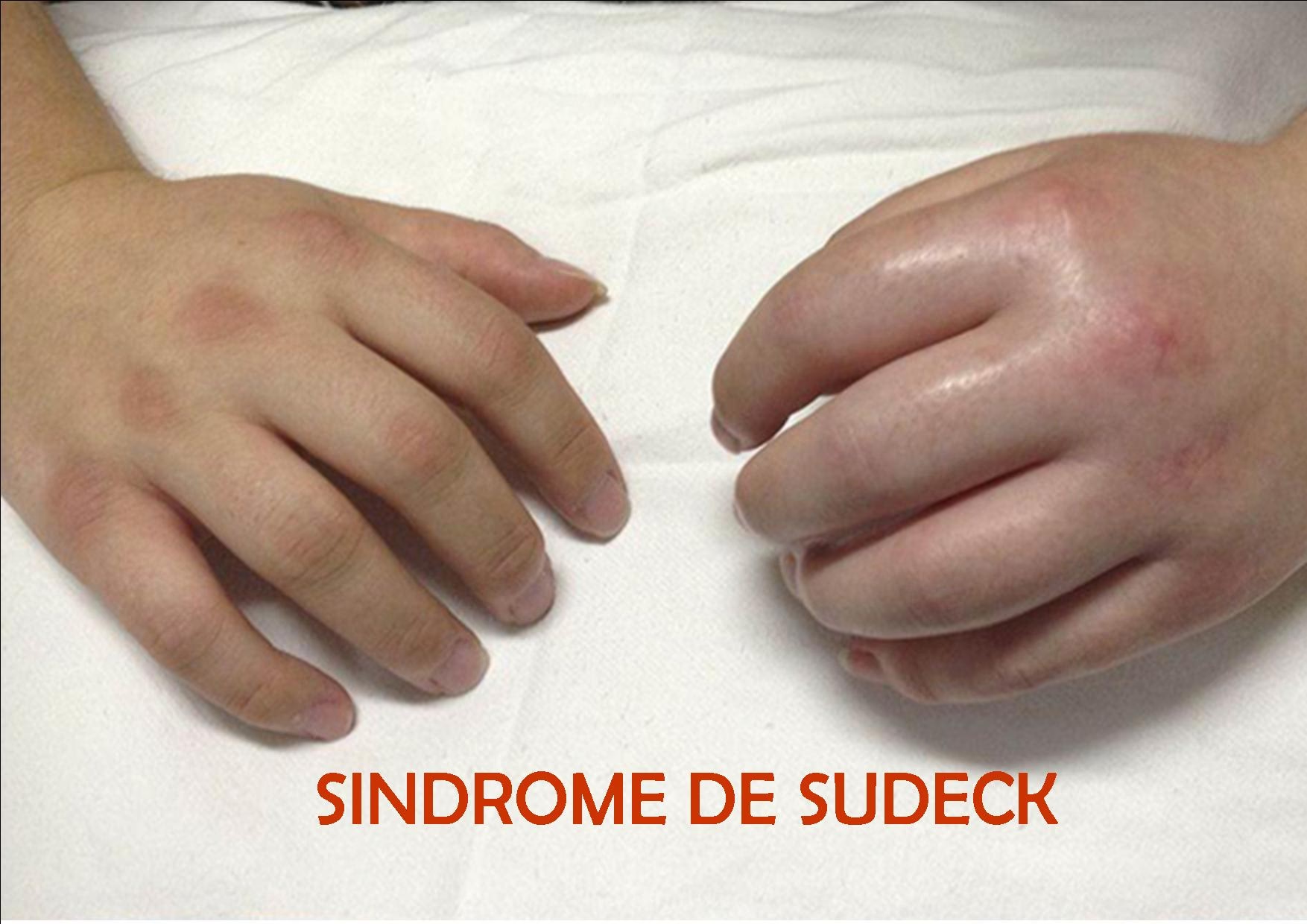
Se pueden solicitar pruebas complementarias como radiografías (que pueden mostrar descalcificación ósea en etapas avanzadas), gammagrafía ósea (que a menudo muestra un aumento de la captación en la zona afectada), resonancias magnéticas o estudios de conducción nerviosa para descartar otras patologías neurológicas o musculoesqueléticas.
El diagnóstico formal del SDRC sigue los criterios de Budapest, que requieren la presencia de dolor continuo y al menos un signo en tres de las cuatro categorías siguientes (o más de un signo en dos de las cuatro categorías):
- Sensitiva: Hiperalgesia y/o alodinia.
- Vasomotora: Asimetría de temperatura y/o cambios en el color de la piel.
- Edema/Sudoración: Hinchazón y/o cambios en la sudoración o asimetría en la hiperhidrosis.
- Motora/Alteraciones Tróficas: Disminución del rango de movilidad y/o disfunción motora (debilidad, temblor, distonía) y/o cambios tróficos en piel, uñas y vello.
Es crucial que se excluya cualquier otro diagnóstico que pueda justificar la sintomatología para confirmar el SDRC.
Clásicamente, se distinguían dos tipos de SDRC:
- SDRC Tipo I (Distrofia Simpático Refleja): Aparece tras una lesión de tejidos blandos o inmovilización, sin daño nervioso específico identificado. Suele cursar con edema y congestión.
- SDRC Tipo II (Causalgia): Aparece tras una lesión identificada de un nervio periférico, pero los síntomas no siguen necesariamente la distribución anatómica clásica de ese nervio.
¿Cuánto tiempo dura el Síndrome de Sudeck? ¿Se puede curar?
Esta es una de las preguntas más difíciles de responder con certeza, ya que la duración del síndrome de Sudeck varía enormemente de una persona a otra. En algunos casos, especialmente con un diagnóstico y tratamiento precoces, los síntomas pueden desaparecer en un plazo de 6 a 12 meses. Sin embargo, un porcentaje significativo de pacientes desarrolla dolor crónico persistente que puede durar años, llegando a ser una causa importante de incapacidad. La información proporcionada sugiere que el síndrome puede ser autolimitado (curarse solo) en algunos casos, pero la mayoría de las veces tiende a la cronicidad.
Para los casos que cronifican, no existe una cura específica en el sentido de erradicar completamente la enfermedad. Sin embargo, existen numerosos tratamientos disponibles cuyo objetivo es controlar el dolor, mejorar la función de la extremidad afectada y, en última instancia, mejorar la calidad de vida del paciente. La clave está en un enfoque terapéutico temprano y multidisciplinar.
Prevención del Síndrome de Dolor Regional Complejo
La prevención es un área de gran interés. Dado que el SDRC a menudo se desencadena por traumatismos, especialmente fracturas, ciertas medidas pueden reducir el riesgo de su aparición:
- Movilización Precoz: Evitar la inmovilización prolongada después de una fractura, siempre que sea clínicamente apropiado y la estabilidad de la fractura lo permita.
- Reducción y Fijación Estable: Asegurar que las fracturas se reduzcan correctamente y se mantengan estables.
- Vitamina C: Algunas guías de consenso recomiendan el uso oral de vitamina C, basándose en su propiedad antioxidante para combatir la inflamación local.
- Vigilancia de Factores de Riesgo: Estar alerta en pacientes con factores de riesgo conocidos (fracturas en extremidades, lesiones intraarticulares, lesiones de alta energía, enfermedades musculoesqueléticas coexistentes como artritis reumatoide o fibromialgia) y signos de alarma (dolor desproporcionado, alodinia, hiperalgesia, altos niveles de catastrofismo o estrés postraumático).
- Tratamiento Psicológico Precoz: Identificar a pacientes con altos niveles de ansiedad o catastrofismo tras una lesión y ofrecerles apoyo psicológico temprano puede ser crucial para evitar la progresión del SDRC.
Tratamiento del Síndrome de Sudeck: Un Enfoque Multimodal
El tratamiento del SDRC debe ser precoz, coordinado y multimodal, involucrando a varios especialistas. El objetivo primordial no es solo aliviar el dolor, sino también recuperar la funcionalidad de la extremidad afectada. Un enfoque terapéutico temprano es fundamental para intentar evitar el dolor crónico.
La piedra angular del tratamiento es la rehabilitación con fisioterapia. Todas las demás medidas terapéuticas buscan facilitar esta rehabilitación, proporcionando suficiente analgesia para permitir el movimiento y disminuir los niveles de ansiedad. El restablecimiento gradual de la función busca 're-entrenar' el sistema nervioso central y contrarrestar los cambios plásticos y el 'desuso aprendido'. Técnicas como la terapia en espejo, la discriminación táctil, la imaginería motora, la terapia de exposición gradual y la realidad virtual son herramientas útiles en este proceso.
Tratamiento Farmacológico
El tratamiento farmacológico varía según la fase de la enfermedad y los síntomas predominantes. En las etapas iniciales, cuando predomina la inflamación y la activación inmunitaria (primeros 1-3 meses), se pueden utilizar:
- Corticoides: Han demostrado eficacia significativa para reducir el dolor en los primeros 6 meses.
- Antiinflamatorios No Esteroideos (AINE): Útiles en etapas tempranas para la inflamación aguda, pero no recomendados para uso prolongado.
- Antioxidantes: Sustancias como el dimetilsulfóxido (DMSO) tópico y la N-acetilcisteína (NAC) oral pueden ayudar a disminuir los radicales libres generados por la inflamación.
- Bifosfonatos: Recomendados en los primeros 6 meses, especialmente si hay alteraciones óseas, ya que el hueso juega un papel en la patogénesis.
- Capsaicina: Aplicada tópicamente (crema o parches) es eficaz para reducir la alodinia y el dolor, bloqueando la transmisión de señales de dolor.
En la fase crónica, donde la sensibilización periférica y central es más prominente, se emplean fármacos para el dolor neuropático:
- Antiepilépticos: La gabapentina es la más estudiada, con efecto leve en la reducción del dolor y mejora del descanso.
- Antidepresivos Tricíclicos: Eficacia similar a la gabapentina, pero con más efectos secundarios.
- Opioides: Su uso es controvertido y limitado debido a la falta de evidencia sólida en SDRC crónico y el riesgo de efectos secundarios a largo plazo. Se pueden considerar en casos específicos y bajo estricta vigilancia, a menudo para facilitar la rehabilitación precoz.
- Naltrexona a dosis bajas: Un fármaco de interés reciente que parece modular el sistema inmune y reducir la inflamación, con propiedades que podrían ser beneficiosas en la fisiopatología del SDRC.
- Ketamina: En casos de dolor intenso refractario, se puede considerar la infusión de ketamina bajo supervisión médica, con evidencia moderada de efectividad.
Tratamiento Psicológico
Dado el fuerte componente psicológico en la progresión del SDRC, el tratamiento psicológico es básico en cualquier fase de la enfermedad. Aborda aspectos emocionales (ansiedad, miedo, depresión, catastrofismo), factores cognitivos (atención, expectativas) y el estrés. El objetivo es romper el ciclo de dolor-miedo-evitación (kinesofobia) que lleva a la inactividad y la sensación de invalidez. Las terapias principales incluyen:
- Terapia Cognitivo-Conductual (TCC)
- Terapia de Aceptación y Compromiso
- Terapia de Exposición Gradual
- Técnicas basadas en Mindfulness
- Abordajes Neuropsicológicos
Tratamientos Intervencionistas
Cuando los tratamientos convencionales no logran controlar los síntomas, las técnicas intervencionistas realizadas por especialistas en Unidades del Dolor pueden ser una opción para frenar la progresión y aliviar el dolor. El tratamiento precoz con estas técnicas es importante para prevenir la sensibilización central.
- Bloqueos o Radiofrecuencia de Ganglios Simpáticos: Los bloqueos con anestésico local (ganglio estrellado para extremidad superior, plexo simpático lumbar para extremidad inferior) pueden ser diagnósticos y terapéuticos. Si son efectivos, se pueden realizar bloqueos seriados o radiofrecuencia para un efecto más prolongado. Aunque la evidencia científica es limitada, pueden proporcionar alivio analgésico en pacientes refractarios.
- Bloqueos Somáticos Periféricos: Bloqueos o catéteres en plexos nerviosos pueden ayudar a la rehabilitación al reducir la rigidez e hipersensibilidad.
- Neuromodulación: El implante de electrodos medulares (Estimulación de la Médula Espinal, SCS) o, con mejores resultados, la estimulación del ganglio de la raíz dorsal (DRG), así como la neuromodulación de nervios periféricos, han demostrado ser eficaces para mejorar la clínica y la funcionalidad en casos crónicos.
- Bomba de Perfusión Intratecal: Reservada para casos muy severos y refractarios, administra fármacos directamente en el espacio intratecal para un control del dolor.
La elección del tratamiento intervencionista depende de la presentación clínica y la respuesta a terapias previas.
Preguntas Frecuentes sobre el Síndrome de Sudeck
- ¿Qué es el Síndrome de Sudeck?
- Es un trastorno de dolor crónico, también llamado Síndrome de Dolor Regional Complejo (SDRC) o distrofia simpática refleja (DSR), que suele aparecer tras un traumatismo o lesión y se caracteriza por dolor desproporcionado, cambios autonómicos, sensoriales, motores y tróficos en la extremidad afectada.
- ¿Cuáles son los síntomas principales?
- Dolor ardiente y desproporcionado, hipersensibilidad (alodinia, hiperalgesia), hinchazón, cambios de color y temperatura en la piel, rigidez articular y alteraciones en la piel, uñas y vello.
- ¿Se puede curar el Síndrome de Sudeck?
- En algunos casos, especialmente si se trata precozmente, los síntomas pueden desaparecer. Sin embargo, en un porcentaje significativo de pacientes, se convierte en una condición crónica sin una cura específica, aunque los tratamientos buscan controlar los síntomas y mejorar la funcionalidad.
- ¿Cuánto tiempo dura el Síndrome de Sudeck?
- La duración es muy variable. Puede resolverse en 6-12 meses en algunos casos, pero a menudo persiste durante años, convirtiéndose en una condición crónica.
- ¿Qué causa el Síndrome de Sudeck?
- No se conoce una causa única, pero se cree que implica una respuesta anormal del sistema nervioso simpático e inmune a una lesión, resultando en inflamación persistente, sensibilización nerviosa y factores psicológicos contribuyentes.
- ¿Cómo se diagnostica?
- Principalmente mediante examen clínico y la aplicación de los criterios de Budapest, junto con pruebas para descartar otras condiciones.
- ¿Cuáles son los tratamientos disponibles?
- El tratamiento es multimodal e incluye rehabilitación (fisioterapia), tratamiento farmacológico (corticoides, antioxidantes, fármacos para dolor neuropático), tratamiento psicológico y, en casos refractarios, técnicas intervencionistas (bloqueos simpáticos, neuromodulación).
- ¿Es importante el tratamiento precoz?
- Sí, un diagnóstico y tratamiento tempranos con un enfoque multidisciplinar son fundamentales para aumentar las posibilidades de recuperación y minimizar el riesgo de cronicidad y discapacidad.
Conclusión
El Síndrome de Sudeck es una condición desafiante tanto para los pacientes como para los profesionales de la salud. Su naturaleza compleja y la variabilidad en su presentación y evolución hacen que cada caso sea único. Aunque la pregunta de cuánto tarda en curarse no tiene una respuesta simple y a menudo implica la gestión de una condición crónica, la buena noticia es que existe un arsenal de tratamientos y enfoques terapéuticos que pueden marcar una diferencia significativa en la vida de los pacientes. La clave reside en un diagnóstico temprano, un enfoque multidisciplinar coordinado que combine rehabilitación, manejo del dolor (farmacológico e intervencionista) y apoyo psicológico, y una actitud proactiva por parte del paciente. La investigación continua sigue arrojando luz sobre los mecanismos subyacentes, abriendo puertas a futuras y más efectivas estrategias de tratamiento.
Si quieres conocer otros artículos parecidos a Síndrome de Sudeck: Dolor Crónico y Tratamiento puedes visitar la categoría Salud.

Conoce mas Tipos