21/09/2010
La epidermólisis ampollosa adquirida (EAA) es una enfermedad cutánea crónica y poco común que se distingue por la aparición de ampollas debajo de la capa más externa de la piel, la epidermis. Estas ampollas se forman en la zona subepidérmica, una característica clave que la diferencia de otros trastornos ampollosos. El diagnóstico de esta afección requiere métodos especializados, principalmente una biopsia cutánea complementada con inmunofluorescencia directa. Aunque el pronóstico puede variar y el curso de la enfermedad tiende a ser prolongado, el tratamiento actual se centra en el uso de medicamentos como corticosteroides y dapsona, junto con un cuidado de la piel sumamente meticuloso para minimizar el daño y prevenir complicaciones.

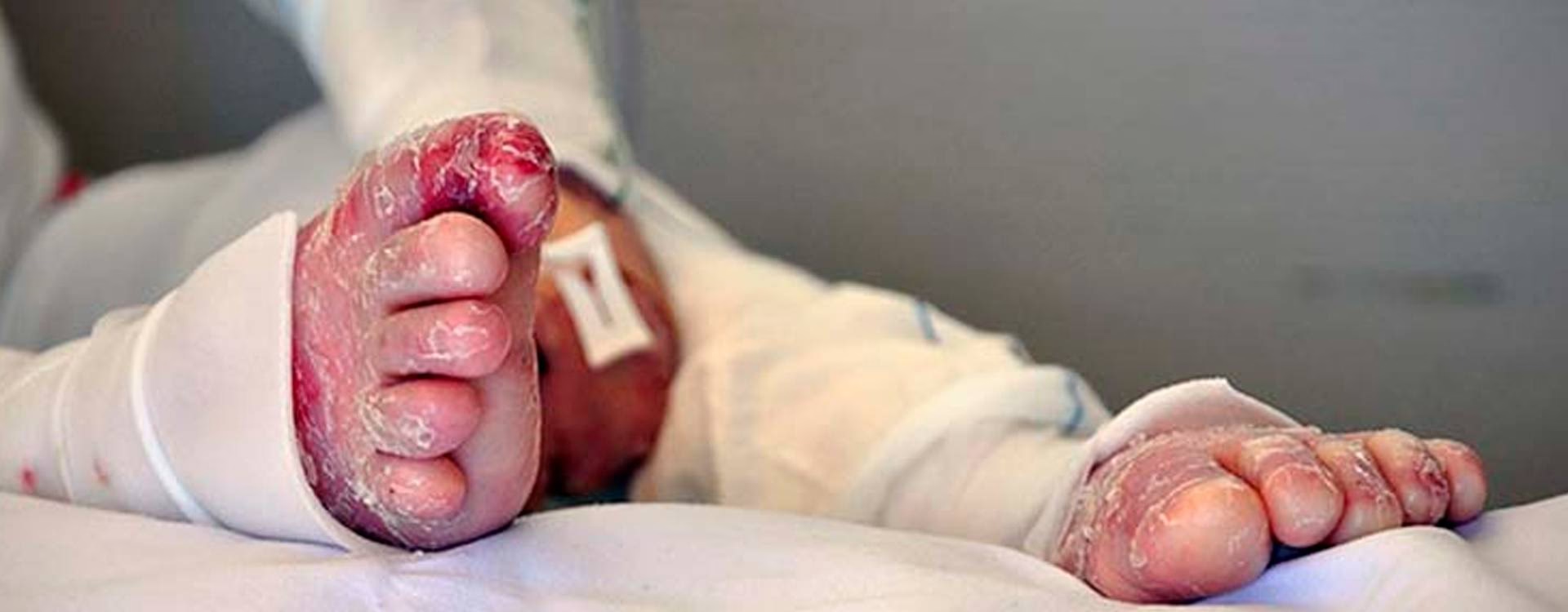
Esta condición, clasificada como rara, se manifiesta a través de la formación de ampollas, que son lesiones cutáneas elevadas con un diámetro igual o superior a 10 mm, llenas de líquido. A diferencia de la epidermólisis ampollosa hereditaria, que es causada por mutaciones genéticas, la EAA no tiene un origen genético conocido y puede afectar a personas de cualquier edad.

Comprendiendo la Epidermólisis Ampollosa Adquirida
La etiología exacta de la epidermólisis ampollosa adquirida aún no se comprende por completo. Sin embargo, la investigación actual sugiere fuertemente que esta enfermedad es de naturaleza autoinmune. Parece estar relacionada con la producción de anticuerpos por parte del propio sistema inmunológico del paciente que atacan específicamente al colágeno tipo VII. Este tipo particular de colágeno es un componente vital de las estructuras conocidas como fibrillas de anclaje. Estas fibrillas desempeñan un papel crucial en la unión dermoepitelial, que es la zona que conecta la dermis (la capa debajo de la epidermis) con la epidermis, proporcionando estabilidad y resistencia mecánica a la piel.
Es interesante notar que la EAA se ha asociado con otras condiciones médicas, aunque la relación precisa entre ellas no está del todo clara. Entre las enfermedades que se han vinculado con el desarrollo de la epidermólisis ampollosa adquirida se encuentran el mieloma múltiple, la amiloidosis, ciertos tipos de linfoma, enfermedades inflamatorias intestinales (como la enfermedad de Crohn o la colitis ulcerosa) y el lupus eritematoso sistémico. La presencia de estas condiciones concomitantes puede complicar el manejo de la EAA.
Signos y Síntomas Característicos de la EAA
Las manifestaciones clínicas iniciales de la epidermólisis ampollosa adquirida pueden ser bastante diversas, lo que a veces lleva a que se confunda con otras enfermedades ampollosas, como el penfigoide ampolloso. Sin embargo, hay patrones y características que ayudan a identificar la EAA.
Las lesiones ampollosas tienden a aparecer con mayor frecuencia en áreas del cuerpo que están sujetas a traumatismos menores o fricción constante. Esto incluye típicamente las superficies de extensión de las articulaciones, como los codos, y las áreas dorsales de las manos y los pies. La fragilidad de la piel en estas zonas, debido a la alteración de las fibrillas de anclaje, las hace particularmente vulnerables a la formación de ampollas ante fuerzas mecánicas leves.
Una característica distintiva de la EAA es la forma en que curan las lesiones. A menudo, la curación de las ampollas y erosiones resulta en la formación de cicatrices. Además de las cicatrices, pueden desarrollarse quistes de inclusión epidérmicos superficiales, que son pequeñas protuberancias llenas de queratina, y cambios en la pigmentación de la piel, como hiperpigmentación (oscurecimiento) en las áreas afectadas.
La EAA no siempre se limita a la piel. En algunos pacientes, la enfermedad puede afectar otras áreas, llevando a complicaciones. Se pueden observar uñas distróficas, es decir, uñas que presentan alteraciones en su forma, grosor o textura. La alopecia cicatrizal, una forma de pérdida de cabello permanente debido a la cicatrización del cuero cabelludo, también puede ser una manifestación. Además, las mucosas, como la revestimiento de la boca o los genitales, pueden verse afectadas. En casos graves, las lesiones oculares pueden ocurrir y, si no se tratan adecuadamente, pueden llegar a causar ceguera.
El Proceso de Diagnóstico de la Epidermólisis Ampollosa Adquirida
Dado que las manifestaciones clínicas iniciales pueden superponerse con otras enfermedades ampollosas, un diagnóstico preciso es fundamental para la epidermólisis ampollosa adquirida. El diagnóstico se confirma mediante una combinación de métodos, siendo los principales la biopsia de piel y la inmunofluorescencia directa.
En una biopsia de piel, se toma una pequeña muestra de tejido de una lesión ampollosa o de piel peri-lesional y se examina bajo un microscopio. La inmunofluorescencia directa es una técnica de laboratorio que se realiza en esta muestra. Consiste en aplicar anticuerpos marcados con una sustancia fluorescente que se unen a ciertos depósitos en el tejido. En el caso de la EAA, la inmunofluorescencia directa típicamente muestra depósitos lineales de inmunoglobulina G (IgG) y complemento a lo largo de la zona de la membrana basal, que es precisamente la unión dermoepidérmica donde se localiza el colágeno tipo VII.
Sin embargo, la inmunofluorescencia directa por sí sola a veces no es suficiente para diferenciar claramente la EAA de otra enfermedad similar, el penfigoide ampolloso, ya que ambas pueden mostrar depósitos lineales en la unión dermoepidérmica. Para resolver esta ambigüedad, a menudo se recurre a una técnica especializada llamada inmunofluorescencia indirecta con piel dividida con sal.
La técnica de piel dividida con sal implica incubar una muestra de piel sana, obtenida de una persona no afectada, en una solución de cloruro de sodio. Este proceso crea una ampolla artificial al separar la epidermis de la dermis en la zona de la membrana basal. Luego, esta muestra de piel dividida se incuba con el suero sanguíneo del paciente sospechoso de tener EAA. Si el paciente tiene anticuerpos circulantes relevantes, estos se unirán a sus dianas en la piel dividida. Posteriormente, se aplica un anticuerpo anti-IgG marcado con fluorescencia que se unirá a los anticuerpos del paciente.
La clave diagnóstica reside en dónde se observa la fluorescencia. En la epidermólisis ampollosa adquirida, los anticuerpos del paciente se dirigen al colágeno tipo VII, que se encuentra en la dermis, específicamente en el "piso" o lado dérmico de la ampolla artificial creada por la sal. Por lo tanto, la fluorescencia se observa en el lado dérmico. En contraste, en el penfigoide ampolloso, los anticuerpos suelen dirigirse a proteínas localizadas en la epidermis (como BPAG1 o BPAG2), por lo que la fluorescencia se observa en el "techo" o lado epidérmico de la ampolla. Esta distinción es crucial para un diagnóstico correcto y un tratamiento adecuado.
| Característica | Epidermólisis Ampollosa Adquirida (EAA) | Penfigoide Ampolloso |
|---|---|---|
| Tipo de ampolla | Subepidérmica (formada debajo de la epidermis) | Subepidérmica (formada debajo de la epidermis) |
| Anticuerpos dirigidos contra | Colágeno tipo VII (en la dermis) | Proteínas epidérmicas (ej. BPAG1, BPAG2) |
| Inmunofluorescencia Directa | Depósitos lineales de IgG/Complemento en zona de membrana basal | Depósitos lineales de IgG/Complemento en zona de membrana basal |
| Inmunofluorescencia Indirecta con Piel Dividida con Sal | Fluorescencia en el piso (lado dérmico) de la ampolla | Fluorescencia en el techo (lado epidérmico) de la ampolla |
| Cicatrización | Frecuente, con quistes de inclusión e hiperpigmentación | Generalmente sin cicatrización (o mínima) |
| Localización de lesiones | Áreas de trauma/fricción (codos, dorso manos/pies) | Generalmente tronco, flexuras, muslos |
Enfoques de Tratamiento y Manejo de la EAA
El tratamiento de la epidermólisis ampollosa adquirida es un desafío, en parte debido a que el curso de la enfermedad tiende a ser prolongado y variable en severidad. Es importante destacar que la evidencia de alta calidad sobre los tratamientos es limitada, y muchas de las recomendaciones actuales se basan en la experiencia clínica y reportes anecdóticos más que en grandes ensayos controlados.
Opciones de Tratamiento Médico
El objetivo principal del tratamiento médico es reducir la formación de ampollas y controlar la respuesta autoinmune que causa la enfermedad. Los medicamentos utilizados varían según la edad del paciente y la gravedad de la enfermedad.
En niños con EAA, la combinación de corticosteroides (medicamentos antiinflamatorios e inmunosupresores) y dapsona (un antibiótico con propiedades antiinflamatorias e inmunomoduladoras) ha demostrado ser beneficiosa. Los corticosteroides a menudo se administran inicialmente en dosis altas para controlar la actividad de la enfermedad y luego se reducen gradualmente.
Para adultos y personas con una enfermedad más grave o resistente a los tratamientos iniciales, se han explorado y reportado buenos resultados con una variedad de agentes inmunosupresores y moduladores del sistema inmunológico. Estos incluyen:
- Corticosteroides: Siguen siendo una piedra angular, a menudo en dosis más altas o combinados con otros agentes.
- Dapsona: Utilizada por sus efectos antiinflamatorios.
- Colchicina: Un medicamento antiinflamatorio que se ha utilizado en algunos casos.
- Ciclosporina: Un potente inmunosupresor.
- Micofenolato de mofetilo: Otro agente inmunosupresor que interfiere con el crecimiento de células inmunes.
- Inmunoglobulina intravenosa (Ig IV): Un tratamiento que utiliza anticuerpos de donantes sanos para modular la respuesta inmune del paciente.
- Rituximab: Un anticuerpo monoclonal que se dirige a las células B, un tipo de célula inmune que produce anticuerpos.
- Azatioprina: Un inmunosupresor que se utiliza a menudo en enfermedades autoinmunes.
La elección y combinación de estos medicamentos dependen de la evaluación individual del paciente, la gravedad de sus síntomas, la respuesta al tratamiento y la presencia de otras condiciones médicas.
Cuidado Esencial de la Piel
Más allá del tratamiento médico sistémico, el cuidado local de la piel es fundamental en el manejo de la EAA. Dado que la piel es frágil y propensa a la formación de ampollas y heridas, un manejo cuidadoso puede reducir el dolor, prevenir infecciones y mejorar la calidad de vida.
Las medidas importantes para el cuidado de la piel incluyen:
- Limpieza delicada: Las ampollas y erosiones deben limpiarse suavemente para evitar traumatismos adicionales y eliminar bacterias. Se pueden usar soluciones salinas o limpiadores suaves.
- Control para prevenir traumatismos: Es crucial proteger la piel de la fricción, la presión y otras fuerzas mecánicas que pueden desencadenar la formación de ampollas. Esto puede implicar el uso de vendajes protectores no adherentes, ropa suave y evitar actividades que pongan estrés en la piel.
- Detección y tratamiento tempranos de infecciones: Las ampollas abiertas y las erosiones son puertas de entrada para las bacterias, lo que aumenta el riesgo de infección. Es vital estar atento a los signos de infección (enrojecimiento, calor, pus, aumento del dolor) y tratar cualquier infección de manera oportuna con antibióticos tópicos o sistémicos según sea necesario.
El cuidado de las heridas puede ser complejo y a menudo requiere la experiencia de un equipo multidisciplinario, incluyendo dermatólogos y enfermeros especializados en el cuidado de heridas.
Preguntas Frecuentes sobre la Epidermólisis Ampollosa Adquirida
Aquí respondemos algunas preguntas comunes sobre la EAA:
¿Qué causa la Epidermólisis Ampollosa Adquirida?
La causa exacta no se conoce, pero se cree que es una enfermedad autoinmune donde el sistema inmunológico ataca el colágeno tipo VII en la piel. Puede estar asociada con otras enfermedades autoinmunes o condiciones médicas.
¿Cuáles son los síntomas principales?
La característica principal es la formación de ampollas en áreas de trauma. La curación a menudo resulta en cicatrices, quistes y cambios de pigmentación. También puede afectar uñas, cabello, mucosas y ojos.
¿Cómo se diagnostica la EAA?
Se diagnostica mediante biopsia de piel e inmunofluorescencia directa. La técnica de piel dividida con sal es crucial para diferenciarla del penfigoide ampolloso.
¿Es la EAA lo mismo que la Epidermólisis Ampollosa hereditaria?
No, son condiciones distintas. La EAA es adquirida y autoinmune, mientras que la epidermólisis ampollosa hereditaria es causada por mutaciones genéticas.
¿Cuál es el tratamiento para la EAA?
El tratamiento incluye medicamentos como corticosteroides y dapsona, y en casos más graves, otros inmunosupresores. El cuidado meticuloso de la piel para prevenir ampollas e infecciones es fundamental.
¿Tiene cura la Epidermólisis Ampollosa Adquirida?
La información proporcionada no menciona una cura definitiva. Se describe como una enfermedad crónica con un curso prolongado y variable, donde el tratamiento busca controlar los síntomas y prevenir complicaciones.
La investigación continúa para comprender mejor la Epidermólisis Ampollosa Adquirida y desarrollar tratamientos más efectivos. El manejo de esta compleja enfermedad requiere un enfoque integral que combine terapias médicas para modular la respuesta autoinmune y un cuidado local experto para proteger la piel vulnerable.
Si quieres conocer otros artículos parecidos a Epidermólisis Ampollosa Adquirida: Tratamiento puedes visitar la categoría Acupuntura.

Conoce mas Tipos