19/01/2014
El síndrome de Wallenberg, también conocido como síndrome medular lateral, es una condición neurológica que se presenta súbitamente, generalmente como resultado de un accidente cerebrovascular o ictus en una parte específica del tronco cerebral llamada médula oblongada, o bulbo raquídeo. Esta área es crucial porque contiene núcleos y fibras nerviosas que controlan funciones vitales como la deglución, el habla, el equilibrio y la sensibilidad. Cuando el flujo sanguíneo a esta región se interrumpe, comúnmente debido a la oclusión de la arteria cerebelosa posterior inferior (PICA) o una rama de la arteria vertebral, las células nerviosas mueren, provocando una serie de síntomas característicos.
Aunque no es una condición muy frecuente, entender el síndrome de Wallenberg es vital tanto para los pacientes y sus familias como para los profesionales de la salud, dado el impacto significativo que tiene en la calidad de vida y la necesidad de un manejo especializado para optimizar la recuperación y prevenir complicaciones.
- ¿Qué Causa el Síndrome de Wallenberg?
- Signos y Síntomas del Síndrome Medular Lateral
- Nervios Craneales Implicados
- El Tratamiento del Síndrome de Wallenberg
- Pronóstico y Recuperación
- La Importancia de los Cuidados de Enfermería
- Tabla Comparativa: Estructuras Afectadas vs. Preservadas
- Preguntas Frecuentes sobre el Síndrome de Wallenberg
- Conclusión
¿Qué Causa el Síndrome de Wallenberg?
La causa principal del síndrome de Wallenberg es el infarto (falta de oxígeno por interrupción del flujo sanguíneo) en la región lateral de la médula oblongada y, a menudo, la porción inferior del cerebelo. Esto es resultado de la oclusión de los vasos sanguíneos que irrigan esta zona. Las causas más comunes incluyen:
- Oclusión de la Arteria Cerebelosa Posterior Inferior (PICA): Es la causa más frecuente, aunque el infarto puede ser resultado de la oclusión de la propia arteria vertebral, de la cual la PICA es una rama principal.
- Disecciones Arteriales Espontáneas: Las disecciones (desgarros en la pared) de las arterias vertebrales son una causa importante, especialmente en personas más jóvenes.
- Factores de Riesgo Vascular: En personas mayores de 40 años, el síndrome a menudo se asocia con los mismos factores de riesgo que otros tipos de ictus, incluyendo hipertensión arterial, enfermedades cardíacas, niveles elevados de colesterol (dislipidemia) y diabetes mellitus.
Es fundamental identificar la causa subyacente para implementar medidas de prevención secundaria y evitar futuros eventos cerebrovasculares.
Signos y Síntomas del Síndrome Medular Lateral
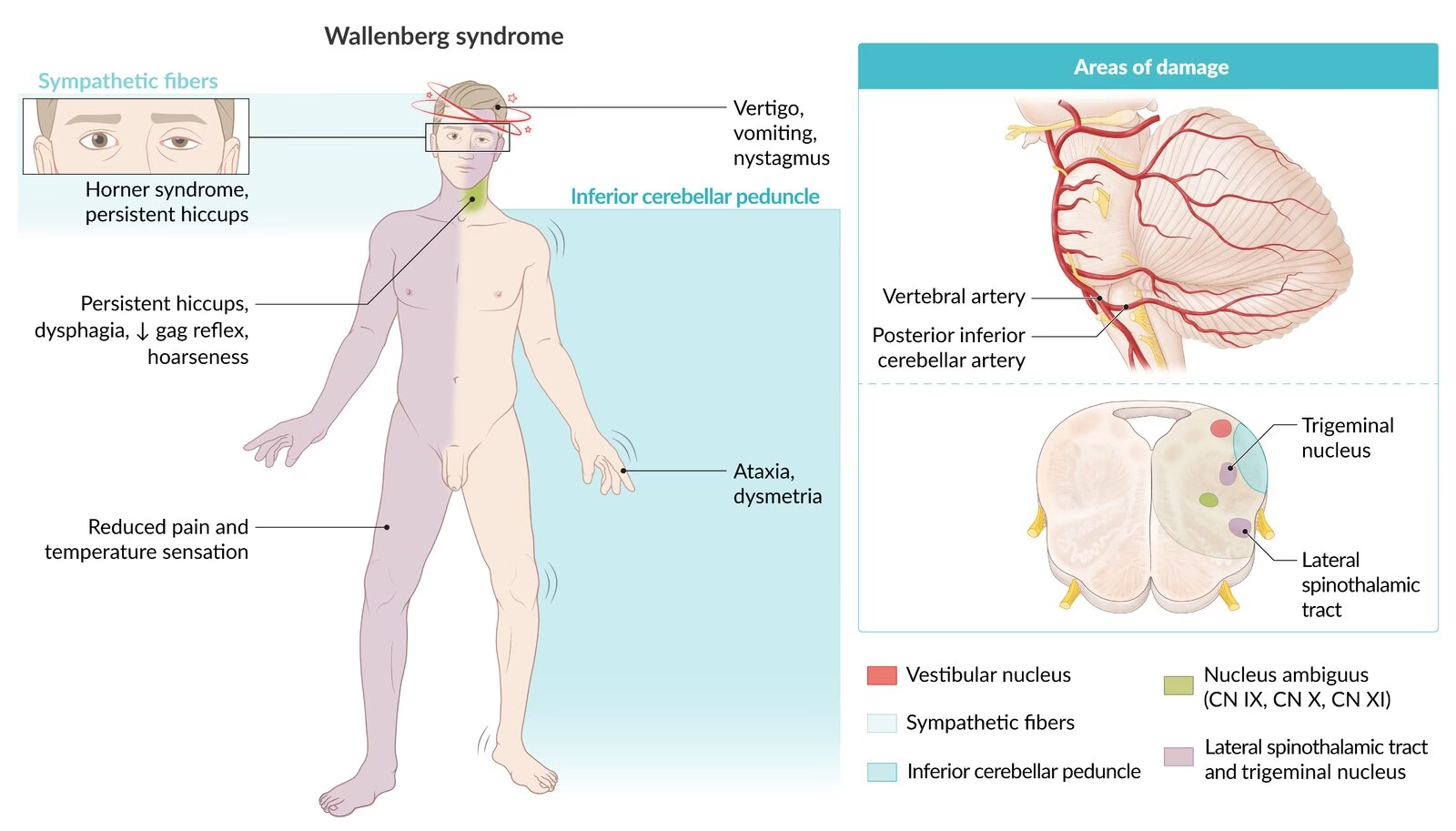
El síndrome de Wallenberg se caracteriza por una constelación de síntomas que reflejan el daño en las diversas estructuras neurológicas de la médula lateral. Estos síntomas suelen aparecer de forma súbita y pueden variar en severidad y combinación dependiendo de la extensión exacta de la lesión. Los signos y síntomas más comunes incluyen:
- Vértigo, Náuseas y Vómitos: Son a menudo los primeros síntomas y se deben a la afectación de los núcleos vestibulares en la médula. El vértigo es una sensación intensa de giro o desequilibrio.
- Dificultad para Deglutir (Disfagia) y Hablar (Disartria): La afectación del núcleo ambiguo o sus fibras provoca parálisis o debilidad de los músculos del paladar, la faringe y las cuerdas vocales, lo que resulta en problemas para tragar alimentos y líquidos, y dificultad para articular palabras. La disfagia es una de las complicaciones más preocupantes debido al riesgo de aspiración.
- Pérdida de Sensibilidad al Dolor y la Temperatura: Se presenta un patrón distintivo de pérdida sensorial:
- Ipsilateral en la Cara: La pérdida de sensibilidad al dolor y la temperatura ocurre en el mismo lado del cuerpo que la lesión cerebral, debido a la afectación del núcleo espinal del nervio trigémino y su tracto. Puede haber también dolor facial en este lado.
- Contralateral en el Tronco y Extremidades: La pérdida de sensibilidad al dolor y la temperatura en el lado opuesto del cuerpo respecto a la lesión se debe al daño en el tracto espinotalámico.
- Síndrome de Horner Ipsilateral: La afectación de las fibras simpáticas descendentes causa una tríada de síntomas en el lado de la lesión: ptosis (caída del párpado superior), miosis (constricción de la pupila) y anhidrosis (disminución o ausencia de sudoración facial).
- Ataxia Ipsilateral: La falta de coordinación motora en el mismo lado del cuerpo que la lesión se debe a la afectación del pedúnculo cerebeloso inferior y/o el cerebelo mismo. Esto se manifiesta como inestabilidad al caminar (ataxia de la marcha) o movimientos torpes de las extremidades.
- Problemas de Movimiento Ocular y Visión: Pueden incluir nistagmo (movimientos oculares rítmicos e involuntarios, a menudo torsionales), diplopía (visión doble), desviación oblicua de los ojos (un ojo más alto que el otro) y, en casos raros, la sensación de que el entorno está inclinado o invertido. Las alteraciones en el seguimiento visual suave y el mantenimiento de la mirada también son comunes.
- Hipo: Aunque menos frecuente, puede ocurrir debido a la posible afectación de los centros respiratorios medulares.
Es importante destacar que, típicamente, las funciones controladas por la médula medial, como la fuerza muscular (vías piramidales), los movimientos de la lengua y la sensibilidad a la vibración y posición, suelen estar preservadas en el síndrome de Wallenberg.
Nervios Craneales Implicados
El síndrome de Wallenberg afecta indirectamente a varios nervios craneales al dañar los núcleos y las vías nerviosas asociadas en la médula. Aunque no se dañan los nervios craneales en sí, se afectan las estructuras de las que dependen para funcionar. Los más comúnmente implicados son:
- Nervio Trigémino (Par Craneal V): Afectación del núcleo espinal, causando pérdida de sensibilidad facial ipsilateral.
- Nervio Vestibulococlear (Par Craneal VIII): Afectación de los núcleos vestibulares, causando vértigo, náuseas y nistagmo.
- Nervios Glosofaríngeo y Vago (Pares Craneales IX y X): Afectación del núcleo ambiguo, causando problemas de deglución (disfagia) y habla (disartria), así como parálisis del paladar y cuerdas vocales.
Además, las vías simpáticas descendentes que pasan por la médula y que influyen en el ojo y la cara también se ven afectadas, llevando al síndrome de Horner.
El Tratamiento del Síndrome de Wallenberg
El tratamiento del síndrome de Wallenberg se centra principalmente en el manejo de los síntomas y la prevención de complicaciones y recurrencias, ya que la arteria afectada (PICA) es generalmente demasiado pequeña para técnicas de desobstrucción mecánica como la trombectomía. El objetivo es estabilizar al paciente, mitigar los déficits y facilitar la recuperación a largo plazo. Las estrategias de tratamiento incluyen:
Fase Aguda
- Manejo en Unidad de Ictus Especializada: El ingreso temprano en unidades de ictus es crucial para una monitorización intensiva y un manejo rápido de las complicaciones.
- Control de Factores de Riesgo Agudos: Manejo de la presión arterial, glucosa en sangre y temperatura.
- Manejo de Síntomas Específicos:
- Vértigo y Náuseas: Administración de medicamentos antieméticos y antivertiginosos.
- Dolor: Manejo del dolor facial o corporal si está presente.
- Disfagia: Es una prioridad. Se evalúa la capacidad de deglución (Test de Disfagia). Si hay riesgo de aspiración, se suspende la alimentación oral y se considera la nutrición por sonda nasogástrica o gastrostomía. Se inicia terapia de deglución con logopedas.
- Problemas Respiratorios: Monitorización de la saturación de oxígeno. La aspiración de contenido gástrico debido a la disfagia puede causar neumonía por aspiración y dificultad respiratoria, requiriendo soporte de oxígeno o incluso ventilación mecánica e intubación en casos graves.
- Manejo de las Complicaciones: Tratamiento de infecciones (como la neumonía), control del estreñimiento, prevención de úlceras por presión.
- Prevención Secundaria Inmediata: Inicio de terapia antiagregante plaquetaria (como aspirina) para reducir el riesgo de otro ictus. Si la causa es una disección, el manejo puede variar.
Fase de Rehabilitación y Prevención Secundaria a Largo Plazo
Una vez estabilizado el paciente, la rehabilitación es fundamental para recuperar la función perdida y adaptarse a los déficits residuales.
- Terapia Física: Para mejorar el equilibrio, la coordinación (ataxia) y la marcha.
- Terapia Ocupacional: Para ayudar a los pacientes a readaptarse a las actividades diarias a pesar de los déficits sensoriales o motores.
- Logopedia (Terapia del Habla y Deglución): Esencial para recuperar la capacidad de tragar y hablar. Las técnicas de deglución compensatorias y los ejercicios musculares son vitales.
- Manejo de Factores de Riesgo Crónicos: Control estricto de la hipertensión, diabetes, colesterol y abandono del tabaquismo y consumo excesivo de alcohol.
- Anticoagulación o Antiagregación a Largo Plazo: Según la causa del ictus y el riesgo de recurrencia.
El tratamiento del síndrome de Wallenberg es un proceso largo que requiere un enfoque multidisciplinar.
Pronóstico y Recuperación
El pronóstico del síndrome de Wallenberg varía considerablemente entre los pacientes y depende del tamaño y la ubicación exacta de la lesión, así como de la rapidez con la que se inició el tratamiento y la rehabilitación. Aunque los síntomas iniciales pueden ser severos e incapacitantes, muchos pacientes experimentan una recuperación significativa, especialmente en los primeros meses.
La recuperación de la mayoría de los síntomas como el vértigo y las náuseas suele ocurrir relativamente pronto. Sin embargo, déficits como la disfagia y la ataxia pueden persistir durante meses o incluso años, y en algunos casos, pueden dejar secuelas permanentes. La recuperación de la deglución es un predictor clave del pronóstico funcional general y la capacidad de volver a la alimentación oral. La ataxia y la inestabilidad de la marcha a menudo requieren ayuda continua o dispositivos de asistencia.
La rehabilitación intensiva juega un papel crucial en maximizar el potencial de recuperación. Aunque algunos pacientes pueden lograr una independencia considerable, otros pueden necesitar asistencia continua para ciertas actividades diarias. La prevención de recurrencias mediante el control riguroso de los factores de riesgo vascular es fundamental para el pronóstico a largo plazo.

La Importancia de los Cuidados de Enfermería
El manejo del paciente con síndrome de Wallenberg en la fase aguda requiere una vigilancia constante y especializada. El personal de enfermería juega un papel indispensable en la detección temprana de complicaciones, especialmente las relacionadas con la deglución y la respiración. La monitorización continua de los signos vitales, la evaluación neurológica periódica y la realización sistemática del test de disfagia en cada turno son esenciales. La aspiración de secreciones o alimentos es una complicación grave que puede llevar a neumonía y fallo respiratorio, como se ilustra en el caso de estudio proporcionado, donde el paciente requirió ingreso en UCI, intubación y traqueostomía a pesar de los cuidados preventivos. Un plan de cuidados individualizado, enfocado en las necesidades alteradas (respiración, alimentación, movilización, eliminación, etc.), es clave para un manejo efectivo y la prevención de resultados adversos.
Tabla Comparativa: Estructuras Afectadas vs. Preservadas
Comprender qué áreas neurológicas están típicamente dañadas y cuáles se salvan en el síndrome de Wallenberg ayuda a explicar el patrón único de síntomas.
| Estructuras/Funciones Típicamente Afectadas | Estructuras/Funciones Típicamente Preservadas |
|---|---|
| Núcleos Vestibulares (Vértigo, Náuseas, Nistagmo) | Vías Motoras (Vías Piramidales - Fuerza Muscular) |
| Núcleo Espinal del Trigémino (Sensibilidad Facial Ipsilateral) | Movimientos de la Lengua |
| Tracto Espinotalámico Lateral (Sensibilidad Corporal Contralateral al Dolor/Temperatura) | Sensibilidad a la Vibración y Posición (Propiocepción) |
| Núcleo Ambiguo (Disfagia, Disartria, Parálisis Paladar/Cuerdas Vocales) | |
| Fibras Simpáticas Descendentes (Síndrome de Horner Ipsilateral) | |
| Pedúnculo Cerebeloso Inferior / Cerebelo Inferior (Ataxia Ipsilateral) |
Preguntas Frecuentes sobre el Síndrome de Wallenberg
¿Es el Síndrome de Wallenberg un tipo de ictus?
Sí, el síndrome de Wallenberg es un tipo específico de ictus isquémico que ocurre en el tronco cerebral, específicamente en la región lateral de la médula oblongada, generalmente debido a la oclusión de la arteria cerebelosa posterior inferior (PICA) o una rama de la arteria vertebral.
¿Puede curarse el Síndrome de Wallenberg?
El daño cerebral causado por el ictus es permanente, pero los síntomas pueden mejorar significativamente con rehabilitación intensiva. No hay una 'cura' en el sentido de revertir la lesión, pero el tratamiento y la rehabilitación buscan maximizar la recuperación funcional y permitir que el paciente se adapte a los déficits residuales.

¿Cuáles son las complicaciones más peligrosas?
La complicación más peligrosa es la neumonía por aspiración, que ocurre cuando los alimentos o líquidos entran en las vías respiratorias debido a la dificultad para tragar (disfagia). Otras complicaciones incluyen desnutrición, deshidratación, caídas debido a la ataxia y el riesgo de un nuevo ictus.
¿Cuánto tiempo dura la recuperación?
La mayor parte de la recuperación funcional ocurre en los primeros meses (hasta 6 meses), pero la mejoría puede continuar de forma más lenta durante un año o más. La duración total y el grado de recuperación varían mucho entre individuos.
¿Cuáles son los primeros síntomas a los que debo estar atento?
Los síntomas de inicio súbito más comunes son vértigo severo, náuseas, vómitos, dificultad para tragar o hablar y falta de coordinación o inestabilidad al caminar. Si experimenta alguno de estos síntomas de forma repentina, busque atención médica de urgencia de inmediato.
Conclusión
El síndrome de Wallenberg es una condición neurológica compleja resultante de un ictus en el tronco cerebral. Aunque relativamente poco común, sus efectos pueden ser profundos y afectar múltiples funciones corporales. El tratamiento es fundamentalmente sintomático y se enfoca en el manejo de los déficits agudos, la prevención de complicaciones potencialmente mortales como la neumonía por aspiración y la facilitación de la recuperación a largo plazo a través de la rehabilitación. La atención especializada en unidades de ictus y los cuidados de enfermería expertos son vitales para mejorar el pronóstico. Si bien la recuperación puede ser un proceso largo y algunos déficits pueden persistir, muchos pacientes logran una independencia funcional significativa con el apoyo y la rehabilitación adecuados.
Si quieres conocer otros artículos parecidos a Síndrome de Wallenberg: Síntomas y Tratamiento puedes visitar la categoría Acupuntura.

Conoce mas Tipos