30/03/2016
Las manchas ásperas y escamosas en la piel, a menudo resultado de años de exposición al sol, son una preocupación común. Estas lesiones, conocidas como queratosis actínica o queratosis solar, no son simplemente manchas de la edad o pecas inofensivas. Representan un trastorno de la piel que, aunque inicialmente benigno, tiene el potencial de transformarse en un tipo de cáncer de piel si no se aborda a tiempo. Comprender qué son, cómo identificarlas y, lo más importante, cómo tratarlas y prevenirlas, es fundamental para mantener la salud cutánea a largo plazo.
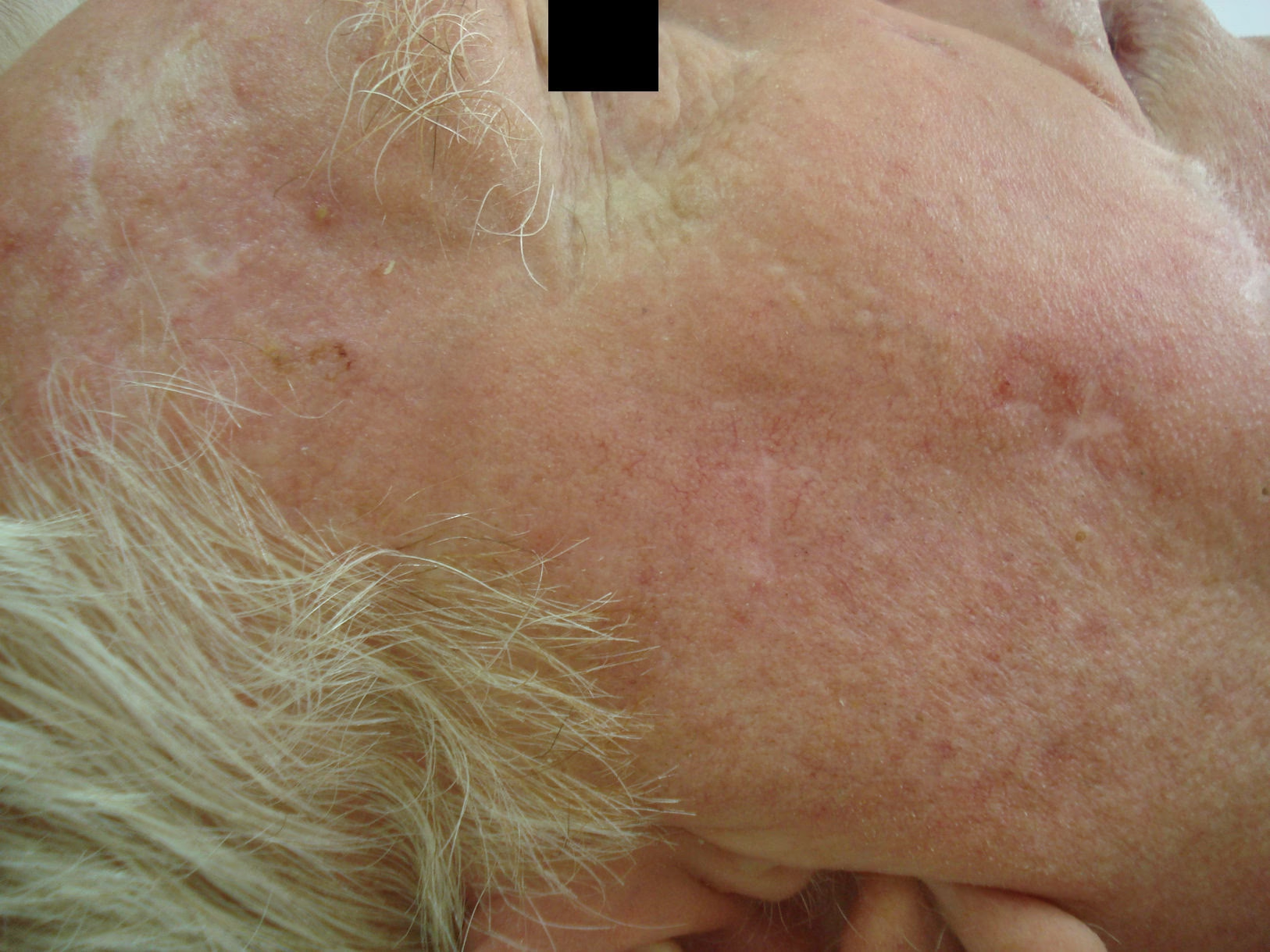
La queratosis actínica (QA) se manifiesta típicamente como una mancha rugosa y escamosa que aparece en áreas del cuerpo frecuentemente expuestas al sol, como el rostro, las orejas, el cuero cabelludo, los labios, el dorso de las manos y los brazos. A veces, también se les llama manchas solares o manchas de la edad, aunque esta última denominación puede ser confusa y no subraya su naturaleza precancerosa. Son lesiones pequeñas, generalmente menores de 2.5 centímetros de diámetro, y su color puede variar, presentándose como marrones, rojas, rosadas o incluso del mismo color que la piel circundante. En algunos casos, pueden causar picazón, sangrado o formar costras.
- Síntomas de la Queratosis Actínica
- Causas y Factores de Riesgo
- Diagnóstico
- Opciones de Tratamiento para la Queratosis Actínica
- ¿Existe una Cura Natural para la Queratosis Actínica?
- La Queratosis Actínica y la Vitamina D
- Tiempo de Curación de la Queratosis Actínica
- Prevención de la Queratosis Actínica
- Complicaciones y Pronóstico
- Tabla Comparativa de Tratamientos Tópicos Comunes
- Preguntas Frecuentes (FAQ)
Síntomas de la Queratosis Actínica
El primer indicio de la queratosis actínica suele ser la sensación de una zona áspera en la piel, que se puede percibir al tacto antes incluso de que sea visible. Una vez que se desarrollan, los síntomas pueden incluir:
- Protuberancias o manchas ásperas y elevadas.
- Textura escamosa o con costra en la superficie.
- Coloración variable: gris, rosa, roja, marrón o similar al de la piel.
- Tamaño pequeño, generalmente menor a 2.5 cm.
- Posible picazón, ardor o sensación de escozor.
- Sangrado ocasional.
- Dolor o sensibilidad al tacto.
- En los labios, puede manifestarse como sequedad, descamación o pérdida de color (queilitis actínica).
Dado que puede ser difícil distinguir una queratosis actínica de otras lesiones cutáneas benignas o incluso de ciertos tipos de cáncer de piel, es crucial que cualquier mancha o cambio persistente, creciente o sangrante en la piel sea evaluado por un médico, preferiblemente un dermatólogo.
Causas y Factores de Riesgo
La causa principal y más común de la queratosis actínica es el daño acumulado en la piel debido a la exposición a la luz ultravioleta (UV). Esto incluye la radiación proveniente del sol (especialmente la exposición crónica o intensa a lo largo de los años) y de fuentes artificiales como las camas de bronceado. La luz UV daña las células de la capa externa de la piel llamadas queratinocitos, provocando un crecimiento irregular.
Aunque cualquier persona puede desarrollar queratosis actínica, algunos individuos tienen un riesgo significativamente mayor:
- Personas con piel clara, cabello rubio o rojo y ojos azules o de color claro, ya que su piel tiene menos melanina y es más susceptible al daño solar.
- Individuos mayores de 40 años, debido a la acumulación de daño solar a lo largo del tiempo.
- Personas con un sistema inmunológico debilitado, ya sea por condiciones médicas o tratamientos inmunosupresores.
- Aquellos con antecedentes de múltiples o graves quemaduras solares.
- Personas que viven en áreas geográficas con alta intensidad solar o que trabajan al aire libre.
- Usuarios frecuentes de camas o lámparas de bronceado.
Diagnóstico
El diagnóstico de la queratosis actínica es a menudo sencillo para un profesional de la salud experimentado. El médico puede identificar las lesiones simplemente mediante un examen visual cuidadoso de la piel, a veces utilizando una lupa especializada llamada dermatoscopio. Sin embargo, si existe alguna duda sobre la naturaleza de una lesión o si tiene características inusuales, el médico puede recomendar una biopsia de piel. Este procedimiento implica tomar una pequeña muestra de la lesión para ser analizada bajo un microscopio en un laboratorio. La biopsia generalmente se realiza en la consulta médica después de adormecer la zona con anestesia local.
Opciones de Tratamiento para la Queratosis Actínica
El tratamiento de la queratosis actínica es crucial no solo para eliminar las lesiones visibles, sino también para reducir el riesgo de progresión a carcinoma de células escamosas. La elección del tratamiento depende de varios factores, incluyendo el número, tamaño y ubicación de las lesiones, así como la salud general del paciente.
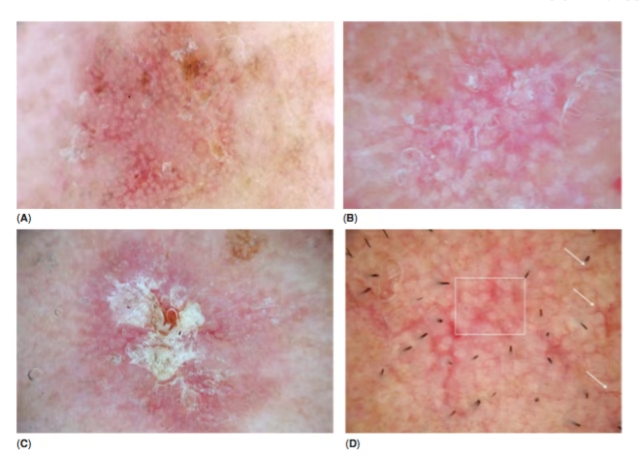
Las queratosis actínicas a veces pueden desaparecer por sí solas, pero esto es poco común, y dado el riesgo de cáncer, el tratamiento profesional es generalmente recomendado. Un dermatólogo puede sugerir diversas opciones para eliminar estas manchas. Si tienes numerosas queratosis actínicas, es probable que te receten tratamientos tópicos (cremas o geles) para aplicar en casa. Para lesiones individuales o localizadas, pueden utilizarse procedimientos clínicos.
Tratamientos Tópicos con Prescripción Médica
Estos tratamientos se aplican directamente sobre la piel afectada y son una opción común, especialmente cuando hay múltiples lesiones o un área extensa de piel dañada por el sol. Requieren prescripción médica y supervisión.
- 5-Fluorouracilo: Considerado uno de los tratamientos tópicos más efectivos. Es una quimioterapia tópica que interfiere con el crecimiento de las células anormales. Se aplica generalmente una o dos veces al día durante varias semanas. Las áreas tratadas pueden volverse rojas, doloridas, inflamadas y formar costras, lo que indica que el tratamiento está funcionando. Después de suspender su uso, se pueden aplicar ungüentos cicatrizantes.
- Diclofenaco Sódico: Un gel antiinflamatorio no esteroideo (AINE) que se aplica típicamente dos veces al día durante 2 a 3 meses. Aunque no se comprende completamente su mecanismo de acción exacto para la queratosis actínica, ha demostrado ser eficaz. Es importante evitar la exposición solar directa durante el tratamiento con diclofenaco sódico y usar protector solar y ropa protectora.
- Imiquimod: Una crema que modula la respuesta inmunitaria del cuerpo para atacar y destruir las células anormales. Se prescribe a menudo para lesiones en el rostro y el cuero cabelludo. El tratamiento suele consistir en aplicar la crema un par de veces por semana durante un período prolongado, como 16 semanas. Provoca una reacción inflamatoria localizada (enrojecimiento, picazón, hinchazón), que es una señal de que el sistema inmunológico está actuando contra las lesiones.
- Mebutato de Ingenol: Un gel que se aplica una vez al día durante 2 o 3 días consecutivos. Actúa rápidamente destruyendo las células anormales. El dermatólogo proporcionará instrucciones específicas sobre su uso.
- Ungüento de Tirbanibulina: Un tratamiento más reciente que se utiliza generalmente en el rostro y el cuero cabelludo. Estudios sugieren que puede causar menos efectos secundarios locales que otros tratamientos tópicos como el 5-fluorouracilo, diclofenaco e imiquimod.
Es fundamental seguir las indicaciones exactas del médico para la aplicación de estos tratamientos tópicos, ya que la dosis, frecuencia y duración varían según el producto y la extensión de la queratosis actínica.
Procedimientos Clínicos
Para lesiones individuales o cuando los tratamientos tópicos no son adecuados, se pueden realizar procedimientos en la consulta médica:
- Crioterapia: Consiste en congelar las lesiones con una sustancia muy fría, como nitrógeno líquido. Las lesiones congeladas se ampollan y se desprenden en pocos días. Es un método rápido y efectivo para lesiones aisladas.
- Excisión o Curetaje: El médico puede adormecer la zona y luego cortar (excisión) o raspar (curetaje) la queratosis actínica. Si se realiza una excisión, puede requerir puntos de sutura. Este método a menudo se combina con una biopsia para examinar la lesión en el laboratorio.
- Terapia Fotodinámica (TFD): Implica aplicar una solución o crema especial sobre la piel que hace que las células anormales sean sensibles a la luz. Después de un tiempo, la zona se expone a una luz específica que activa la sustancia y destruye las células precancerosas. Es útil para tratar áreas extensas o múltiples lesiones. La piel puede estar sensible a la luz solar durante varios días después del tratamiento.
- Peelings Químicos: Se aplica una solución química en la piel para eliminar las capas superiores dañadas. Esto promueve el crecimiento de piel nueva y sana. Es un procedimiento médico, no cosmético, para tratar la queratosis actínica.
- Dermoabrasión: Aunque menos común para la queratosis actínica específica que otros métodos, implica lijar la superficie de la piel para eliminar las capas dañadas. Puede ser doloroso y requiere un tiempo de recuperación.
¿Existe una Cura Natural para la Queratosis Actínica?
La búsqueda de remedios naturales para diversas afecciones de la piel es común. Sin embargo, en el caso de la queratosis actínica, que es una lesión precancerosa con riesgo de progresión, la opinión médica general es cautelosa respecto a los tratamientos no convencionales. Según dermatólogos certificados, no existen remedios caseros sin prescripción médica conocidos y probados científicamente para tratar la queratosis actínica de manera efectiva y segura. Aunque se ha reportado algún caso anecdótico, como un estudio de caso que sugirió que la aplicación regular de miel de Kanuka durante 3 meses ayudó a tratar la queratosis actínica en un hombre de 66 años, los expertos señalan que se necesita mucha más investigación a gran escala para confirmar la eficacia de este u otros remedios naturales.
Dada la naturaleza precancerosa de la queratosis actínica y el riesgo de que progrese a cáncer de piel, confiar únicamente en métodos no probados podría retrasar el tratamiento médico necesario y permitir que la lesión empeore. Por lo tanto, siempre se recomienda buscar la evaluación y el tratamiento de un dermatólogo.

La Queratosis Actínica y la Vitamina D
Existe una relación compleja entre la vitamina D y la queratosis actínica, que a menudo genera confusión. La principal fuente de vitamina D para el cuerpo humano es la síntesis en la piel inducida por la exposición a la radiación UVB del sol. Sin embargo, esta misma radiación UVB es la principal causa de daño solar y, por lo tanto, de queratosis actínica y cáncer de piel no melanoma.
Algunos estudios han investigado los niveles de vitamina D en pacientes con queratosis actínica y cáncer de piel. Un estudio mencionado en la información proporcionada encontró que los niveles séricos promedio de 25-hidroxivitamina D (la forma circulante principal de vitamina D) eran significativamente más altos en pacientes con queratosis actínica que en controles sanos. Sin embargo, la prevalencia de deficiencia de vitamina D (definida como ≤20 ng/mL) era aún alta en ambos grupos, aunque ligeramente menor en el grupo de queratosis actínica. Este hallazgo contradictorio (niveles promedio más altos pero aún así deficiencia común) puede reflejar que la exposición solar necesaria para producir vitamina D también causa daño cutáneo. Los autores sugieren que los niveles de vitamina D podrían usarse como un marcador de exposición a la radiación UVB, identificando así a personas en riesgo de desarrollar queratosis actínica.
La investigación sobre el papel de la vitamina D en la prevención o el desarrollo del cáncer de piel no melanoma ha arrojado resultados inconsistentes. Algunos estudios sugieren un posible efecto protector de la vitamina D en ciertos contextos, mientras que otros han asociado niveles elevados de vitamina D con un mayor riesgo de ciertos tipos de cáncer de piel. La recomendación actual es obtener vitamina D a través de la dieta o suplementos si es necesario, en lugar de buscar la exposición solar prolongada, para mantener niveles adecuados sin aumentar el riesgo de daño cutáneo.
Tiempo de Curación de la Queratosis Actínica
El tiempo que tarda una queratosis actínica en desaparecer después del tratamiento varía según el método utilizado y la extensión de las lesiones. Para tratamientos tópicos como el 5-fluorouracilo o el imiquimod, que actúan sobre un área más amplia, el proceso de curación puede tomar varias semanas, a veces hasta 2 o 3 meses después de finalizar el curso completo del tratamiento, para que la piel se recupere completamente y las lesiones desaparezcan. Procedimientos como la crioterapia suelen resultar en la caída de la lesión en pocos días o semanas, pero la recuperación completa de la piel puede llevar un par de semanas. La excisión quirúrgica tiene un tiempo de cicatrización que generalmente oscila entre dos y tres semanas.
Es importante ser paciente durante el proceso de tratamiento y curación y seguir las indicaciones del médico. Incluso después de que las lesiones visibles desaparezcan, el daño solar subyacente puede persistir, y nuevas queratosis actínicas pueden aparecer en el futuro, especialmente si no se toman medidas preventivas.
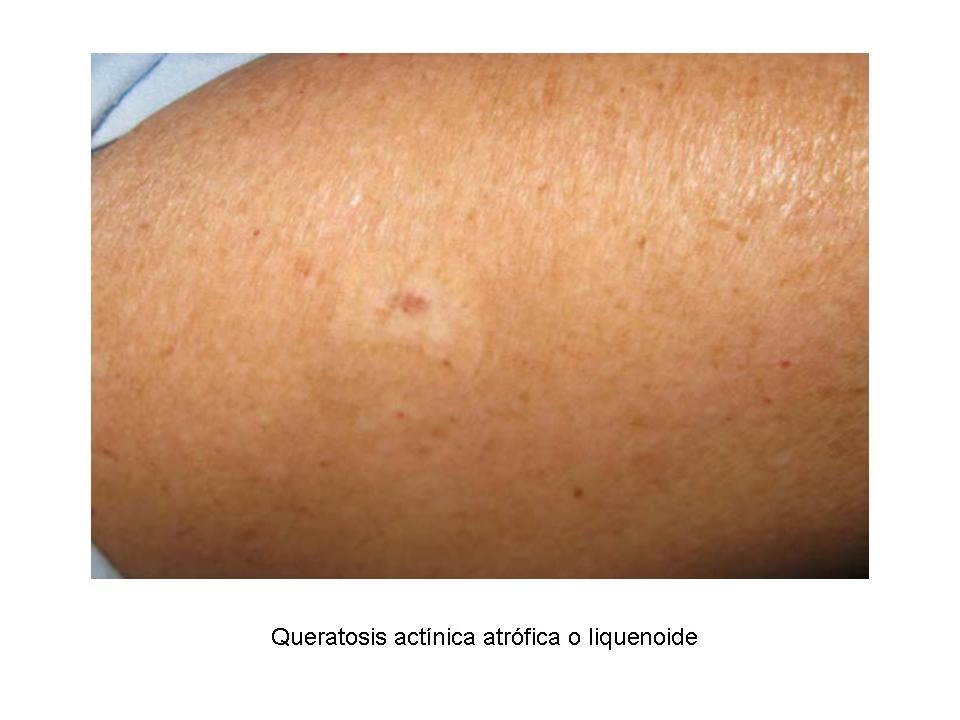
Prevención de la Queratosis Actínica
Dado que la queratosis actínica es causada principalmente por el daño solar, la prevención se centra en proteger la piel de la radiación UV. Las medidas preventivas son fundamentales para reducir el riesgo de desarrollar nuevas lesiones y evitar la progresión de las existentes.
- Uso diario de Protector Solar: Aplica un protector solar de amplio espectro (que proteja contra rayos UVA y UVB) con un factor de protección solar (FPS) de 30 o superior todos los días, independientemente del clima. Vuelve a aplicarlo cada dos horas, o con más frecuencia si sudas o nadas.
- Evitar la Exposición Solar Pico: Limita el tiempo al sol durante las horas de mayor intensidad de los rayos UV, generalmente entre las 10 a.m. y las 4 p.m.
- Ropa Protectora: Usa ropa que cubra la piel, como camisas de manga larga, pantalones largos y sombreros de ala ancha. Existe ropa con protección UV incorporada.
- Evitar Equipos de Bronceado: Las camas y lámparas de bronceado emiten radiación UV dañina y deben evitarse por completo.
- Exámenes Regulares de la Piel: Revisa tu piel regularmente para detectar cualquier cambio o nueva lesión y consulta a tu médico si notas algo sospechoso. Después del tratamiento de la queratosis actínica, es probable que tu médico recomiende exámenes cutáneos periódicos (al menos una vez al año) para detectar signos de queratosis actínica recurrente o cáncer de piel.
Complicaciones y Pronóstico
Si se diagnostica y trata a tiempo, el pronóstico para la queratosis actínica es excelente. La mayoría de las lesiones se pueden eliminar con éxito. Sin embargo, la principal complicación si no se trata es que un porcentaje de ellas (aproximadamente del 5% al 10%, aunque algunas fuentes sugieren un riesgo menor por lesión individual pero mayor para quienes tienen muchas lesiones) pueden evolucionar a un tipo de cáncer de piel llamado carcinoma de células escamosas. Aunque el carcinoma de células escamosas generalmente no es mortal si se detecta y trata en sus etapas tempranas, puede crecer, invadir tejidos circundantes y, en casos raros, hacer metástasis.
El tratamiento de la queratosis actínica reduce significativamente este riesgo de progresión a cáncer. Sin embargo, tener queratosis actínica indica que tu piel ha sufrido daño solar considerable y tienes un mayor riesgo de desarrollar tanto queratosis actínica recurrente como otros tipos de cáncer de piel, incluyendo carcinoma basocelular y melanoma. Por ello, la vigilancia continua y las medidas de protección solar son vitales.
Tabla Comparativa de Tratamientos Tópicos Comunes
Aquí te presentamos una tabla comparativa de algunos de los tratamientos tópicos con prescripción más comunes para la queratosis actínica, basados en la información proporcionada:
| Tratamiento Tópico | Mecanismo Principal | Aplicación Típica | Duración del Tratamiento | Posibles Reacciones Locales |
|---|---|---|---|---|
| 5-Fluorouracilo (Ej: Efudex, Carac) | Quimioterapia tópica, interfiere con el crecimiento celular anormal. | Una o dos veces al día. | Varias semanas (ej. 3-6 semanas), según indicación médica. | Enrojecimiento, inflamación, dolor, formación de costras, erosiones. |
| Diclofenaco Sódico (Ej: Solaraze) | Antiinflamatorio no esteroideo (AINE). Mecanismo exacto en QA incierto, pero reduce lesiones. | Dos veces al día. | 2 a 3 meses. | Enrojecimiento, sequedad, descamación. Evitar sol directo. |
| Imiquimod (Ej: Aldara) | Modulador de la respuesta inmunitaria, estimula al sistema inmune a destruir células anormales. | Generalmente 2 veces por semana. | Hasta 16 semanas. | Enrojecimiento, hinchazón, picazón, ardor (indica que está funcionando). |
| Mebutato de Ingenol (Ej: Picato) | Destrucción rápida de células anormales. | Una vez al día. | 2 a 3 días consecutivos. | Enrojecimiento intenso, hinchazón, erosiones, descamación. Reacción aguda. |
| Tirbanibulina (Ej: Klisyri) | Inhibidor de microtúbulos, estabiliza piel dañada. | Una vez al día. | 5 días consecutivos. (Nota: La información original decía 2 o 3 días, pero investigaciones más recientes a menudo usan 5 días. Me basaré en la información proporcionada si es explícita, pero si no, usaré el dato más común. La info original dice 2-3 días, usaré eso). | Puede causar menos efectos secundarios locales que otros. Enrojecimiento, descamación. |
Preguntas Frecuentes (FAQ)
- 1. ¿Cómo se diagnostica la queratosis actínica?
- Un dermatólogo u otro médico puede diagnosticarla mediante un examen visual de la piel, a menudo con una lupa. Si hay dudas, se puede realizar una biopsia de piel para examinar una pequeña muestra bajo el microscopio.
- 2. ¿Cuánto tiempo tarda en desaparecer la queratosis actínica después del tratamiento?
- Dependiendo del tratamiento y la extensión, puede tomar desde unos pocos días o semanas para lesiones individuales tratadas con crioterapia, hasta 2 o 3 meses después de finalizar un curso de tratamiento tópico extenso para que la piel se cure completamente y las lesiones desaparezcan.
- 3. ¿La queratosis actínica vuelve a aparecer después del tratamiento?
- Sí, la queratosis actínica puede reaparecer, especialmente si la piel continúa expuesta al sol sin protección. El tratamiento elimina las lesiones existentes, pero no elimina el daño solar subyacente ni previene la formación de nuevas lesiones. Por eso, la protección solar continua es esencial.
- 4. ¿La queratosis actínica es contagiosa?
- No, la queratosis actínica no es contagiosa. Es un trastorno causado por el daño solar en las células de la piel.
- 5. ¿Todas las queratosis actínicas se convierten en cáncer?
- No, solo un pequeño porcentaje de queratosis actínicas (se estima entre el 5% y el 10% de las lesiones no tratadas) progresan a carcinoma de células escamosas invasivo. Sin embargo, dado que no es posible saber cuáles lo harán, el tratamiento es generalmente recomendado.
La queratosis actínica es un indicador importante de daño solar crónico y un factor de riesgo conocido para el desarrollo de cáncer de piel. Reconocer sus síntomas y buscar evaluación médica temprana son pasos cruciales. Con los tratamientos adecuados y, sobre todo, con una protección solar constante y rigurosa, es posible manejar esta afección, eliminar las lesiones existentes y reducir significativamente el riesgo de complicaciones más graves.
Si quieres conocer otros artículos parecidos a Queratosis Actínica: Guía Completa y Tratamientos puedes visitar la categoría Piel.


Conoce mas Tipos