13/11/2015
La lipodermatoesclerosis es una afección relativamente frecuente, clasificada como una paniculitis, que afecta principalmente a las extremidades inferiores. Se encuentra íntimamente ligada a la existencia de una Enfermedad Venosa Crónica subyacente y, en ocasiones, puede ser desencadenada o agravada por microtraumatismos en las piernas. Aunque su diagnóstico en la fase crónica puede ser más evidente, la fase aguda a menudo genera confusión, siendo erróneamente interpretada como un proceso infeccioso, específicamente celulitis, lo que lleva a tratamientos inadecuados.

Esta enfermedad se manifiesta a través de cambios significativos en la piel y el tejido subcutáneo de las piernas, pudiendo impactar de manera importante la calidad de vida de quienes la padecen, principalmente debido al dolor y la induración asociados. Comprender sus características, fases y, fundamentalmente, el abordaje terapéutico correcto es crucial para su manejo efectivo y para evitar complicaciones.
- ¿Qué es la Lipodermatoesclerosis?
- Fases de la Lipodermatoesclerosis: Aguda y Crónica
- ¿Quiénes son más propensos a padecerla?
- El Desafío del Diagnóstico: ¿Es Celulitis?
- Entendiendo la Causa: Fisiopatología
- Tratamiento de la Lipodermatoesclerosis: El Pilar Fundamental
- Otras Terapias Físicas Complementarias
- Opciones de Tratamiento Farmacológico
- Preguntas Frecuentes (FAQ)
¿Qué es la Lipodermatoesclerosis?
En términos médicos, la lipodermatoesclerosis es una enfermedad fibrosante que afecta el tejido celular subcutáneo, la capa de grasa justo debajo de la piel. Históricamente, se ha descrito con otros nombres como hipodermitis esclerodermiforme o paniculitis esclerosante, términos que reflejan los cambios de endurecimiento (esclerosis) e inflamación (paniculitis) que la caracterizan.
La condición está fuertemente asociada a la insuficiencia venosa crónica, donde las venas de las piernas tienen dificultad para retornar la sangre al corazón de manera eficiente. Esta dificultad provoca un aumento de la presión en las venas de las piernas, lo que desencadena una serie de eventos que llevan a la inflamación y fibrosis del tejido subcutáneo.
Fases de la Lipodermatoesclerosis: Aguda y Crónica
La lipodermatoesclerosis evoluciona típicamente a través de dos estadios clínicos bien diferenciados:
Fase Aguda
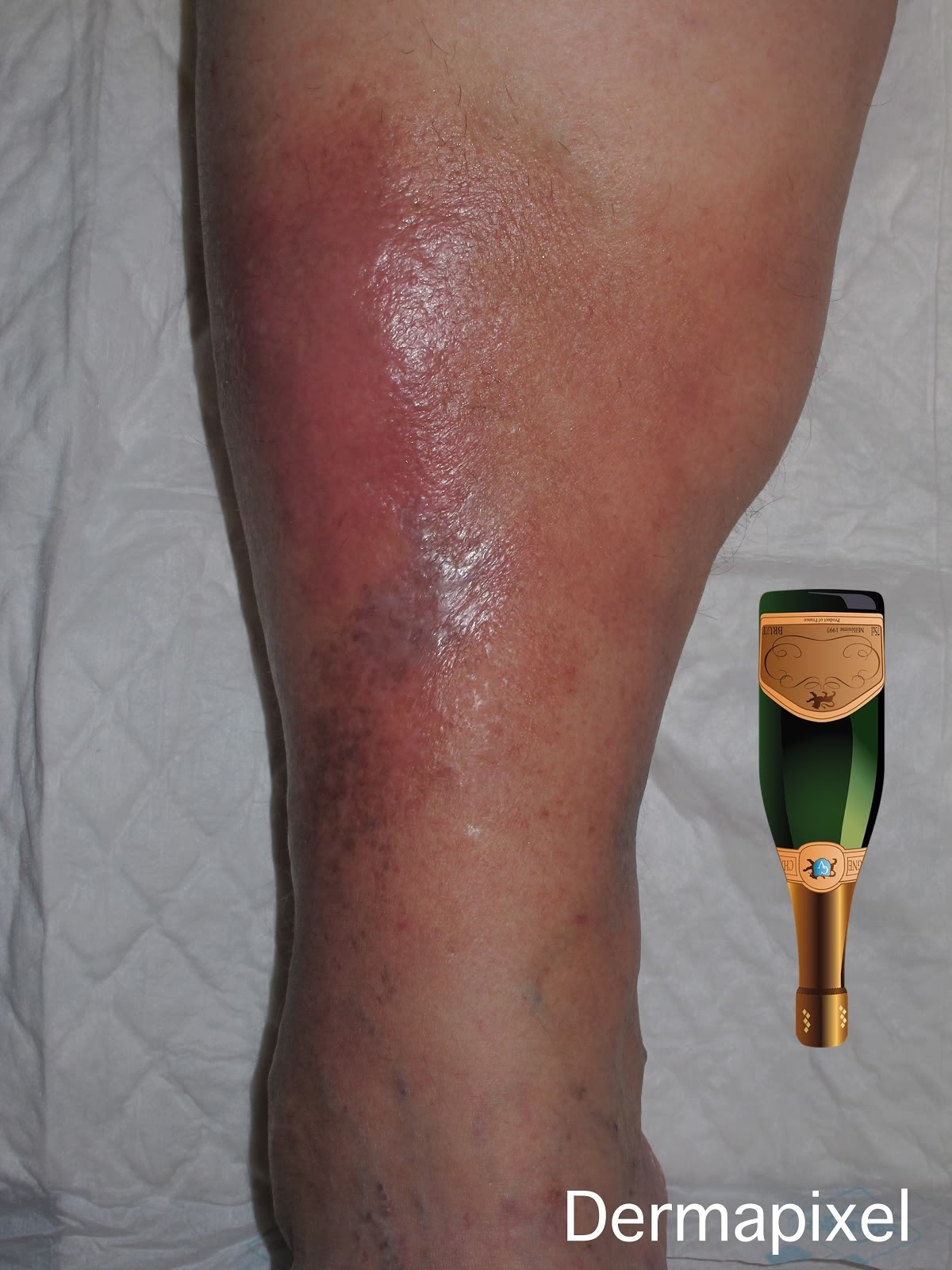
Esta fase se caracteriza por la aparición de una placa en la piel, generalmente en la parte inferior de la pierna. Esta placa es eritematosa (rojiza), indurada (dura al tacto), con una sensación de calor local y, muy importantemente, dolorosa. El dolor es, de hecho, uno de los síntomas principales y a menudo el motivo de consulta inicial.
La presentación en la fase aguda puede ser muy similar a la de una celulitis (una infección bacteriana de la piel), lo que explica la frecuente confusión diagnóstica. Esta fase puede durar desde un mes hasta un año, y a veces presenta cuadros recurrentes o “subintrantes”, donde los síntomas agudos reaparecen.
Fase Crónica
Si la enfermedad progresa o no se trata adecuadamente, evoluciona a una fase crónica. En este estadio, predomina una marcada fibrosis y esclerosis, es decir, un endurecimiento y engrosamiento del tejido celular subcutáneo y la dermis.
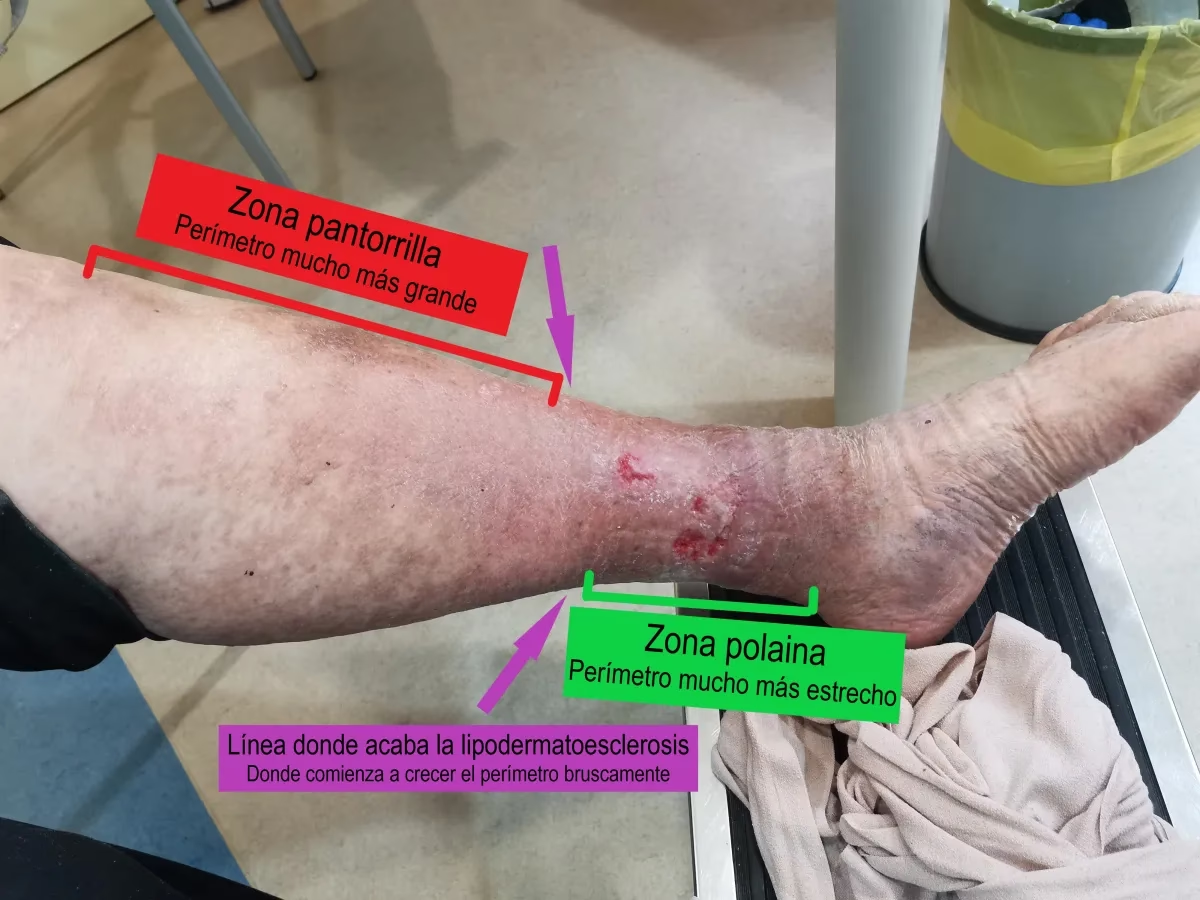
Clínicamente, esto se manifiesta como una induración persistente de la piel. Un signo característico de la fase crónica, especialmente en la parte inferior de la pierna, es lo que se conoce como el Signo de la Botella de Champagne Invertida. Esto describe la apariencia de la pierna, que se vuelve más estrecha en la parte inferior, justo por encima del tobillo, mientras que la parte superior puede permanecer más ancha, recordando la forma de una botella de champagne invertida.
Estos cambios crónicos pueden comprometer la barrera cutánea, haciendo que la piel sea más frágil y propensa al desarrollo de úlceras, especialmente úlceras venosas, que son difíciles de curar.
¿Quiénes son más propensos a padecerla?
Si bien la lipodermatoesclerosis puede afectar a diversas personas, ciertos factores de riesgo aumentan la probabilidad de desarrollarla. La población más comúnmente afectada son mujeres, típicamente entre la quinta y séptima décadas de la vida. Sin embargo, los estudios muestran que puede presentarse en mujeres a partir de los 40 años.
La obesidad y el sobrepeso son factores de riesgo muy importantes, presentes en una gran proporción de pacientes. La principal asociación, como se mencionó, es con la enfermedad venosa crónica, que puede manifestarse como venas varicosas, incompetencia valvular venosa profunda o superficial, o antecedentes de trombosis venosa.
Otras comorbilidades que a menudo se encuentran en pacientes con lipodermatoesclerosis incluyen hipertensión arterial, enfermedad tiroidea y diabetes mellitus. Además, un historial de episodios recurrentes de celulitis en las extremidades inferiores también parece ser un factor asociado.
El Desafío del Diagnóstico: ¿Es Celulitis?
El Diagnóstico Clínico es el pilar fundamental para identificar la lipodermatoesclerosis. Sin embargo, en su fase aguda, la similitud con una infección como la celulitis representa un desafío diagnóstico significativo, llevando a menudo a tratamientos con antibióticos que no resultan efectivos.
Para diferenciar la lipodermatoesclerosis aguda de una celulitis, es crucial una anamnesis (historia clínica) detallada y un examen físico minucioso. La ausencia de ciertos signos y síntomas orienta hacia la lipodermatoesclerosis:
- Ausencia de fiebre: A diferencia de la celulitis, la lipodermatoesclerosis aguda rara vez presenta fiebre.
- Ausencia de síntomas sistémicos: Síntomas generales de malestar, escalofríos o postración, comunes en infecciones, suelen estar ausentes.
- Falta de respuesta a antibióticos: Quizás el signo más revelador en la práctica clínica. Si se sospecha celulitis y se inicia tratamiento antibiótico, la falta de mejoría de la placa eritematosa, indurada y dolorosa sugiere fuertemente que no se trata de una infección bacteriana.
La realización de una biopsia cutánea para estudio histológico o microbiológico generalmente no se recomienda de rutina. Se reserva para casos muy específicos donde se necesitan descartar otras condiciones con presentaciones similares, como eritema nudoso, morfea o escleromixedema, o cuando persiste la duda sobre una infección atípica. La razón para evitar la biopsia es el alto riesgo de que la herida resultante no cicatrice adecuadamente y evolucione a una úlcera crónica, dada la fragilidad y los problemas circulatorios del tejido afectado.
Las técnicas de imagen pueden ser herramientas útiles para el diagnóstico diferencial o para evaluar el estado venoso y arterial subyacente. Una ecografía Doppler, tanto venosa como arterial, es fundamental para evaluar la circulación en las extremidades. Estudios especializados de ultrasonografía pueden mostrar características específicas en la dermis de pacientes con lipodermatoesclerosis que la diferencian del linfedema o el edema por insuficiencia cardíaca.
La resonancia magnética nuclear (RMN) también ha mostrado utilidad para diferenciarla de procesos infecciosos, revelando la presencia de bandas fibrosas en la hipodermis con un patrón que se asemeja a un panal de abejas. Esta característica puede ser de ayuda en casos complejos donde no se desea realizar una biopsia.
Entendiendo la Causa: Fisiopatología
Aunque existen varias teorías, la causa principal de la lipodermatoesclerosis radica en la insuficiencia venosa. La hipertensión venosa resultante provoca un aumento de la presión dentro de los capilares y vénulas de las piernas.
Este aumento de presión daña el endotelio, la capa interna de los vasos sanguíneos, y aumenta su permeabilidad. Como consecuencia, las macromoléculas grandes presentes en la sangre, como el fibrinógeno, se filtran hacia el espacio extracelular en el tejido subcutáneo.
La presencia de estas macromoléculas y el daño endotelial desencadenan una respuesta inflamatoria. Se reclutan células inflamatorias, y se liberan moléculas de adhesión (como ICAM-1 y VCAM-1) que perpetúan este proceso. En la fase aguda, esto lleva a la inflamación, daño vascular y la formación de depósitos de fibrina alrededor de los capilares (manguitos de fibrina pericapilar).
En una etapa posterior, este ambiente inflamatorio y la presencia de fibrina estimulan a los fibroblastos, las células productoras de colágeno. Hay un aumento en la producción de factores de crecimiento, como TGF β1 y β2, que promueven la síntesis excesiva de colágeno tipo 1. Este exceso de colágeno, junto con la fibrosis, altera la estructura del tejido y dificulta el intercambio normal de oxígeno y nutrientes entre la sangre y las células de la piel y el tejido subcutáneo. Esto conduce a una anoxia (falta de oxígeno) tisular, lo que puede llevar a la muerte celular y, eventualmente, a la formación de úlceras.
Además, se han encontrado alteraciones en proteínas clave de la coagulación, como niveles bajos de proteína C y S, que pueden favorecer la formación de pequeños trombos (microtrombos) dentro de los vasos. Estos microtrombos pueden causar microinfartos (pequeñas áreas de tejido que mueren por falta de flujo sanguíneo), engrosamiento de los capilares y una proliferación anormal de tejido de granulación y fibroblastos, contribuyendo a la fibrosis.
También se ha observado un desequilibrio en la actividad de ciertas enzimas que regulan la matriz extracelular, como las metaloproteinasas de la matriz (MMP) y sus inhibidores tisulares (TIMP). Un aumento en la expresión de algunas MMP y TIMP puede alterar la degradación y síntesis normal de la matriz, favoreciendo la acumulación de tejido fibrótico.
Tratamiento de la Lipodermatoesclerosis: El Pilar Fundamental
El tratamiento de la lipodermatoesclerosis busca abordar la causa subyacente (la insuficiencia venosa) y controlar los síntomas y la progresión de la enfermedad. Aunque se han propuesto diversos enfoques, la Terapia Elastocompresiva se considera universalmente el pilar fundamental del tratamiento.
La compresión elástica se puede lograr mediante el uso de medias de compresión o vendajes elásticos. El objetivo es aplicar una presión externa sobre las piernas para contrarrestar la hipertensión venosa y ayudar a mejorar el flujo sanguíneo.
Originalmente, se recomendaba el uso de medias de compresión con presiones relativamente altas (30-40 mmHg). Sin embargo, en la práctica, estas presiones pueden ser difíciles de tolerar para muchos pacientes, especialmente aquellos con dolor intenso, cambios anatómicos en las piernas (debido al edema crónico o la obesidad) o movilidad reducida.
Por este motivo, el vendaje elástico a menudo se prefiere inicialmente, ya que permite ajustar la compresión a la tolerancia del paciente y se adapta mejor a las variaciones en el tamaño y la forma de la pierna debidas al edema. Los sistemas de vendaje multicapa de corto estiramiento son particularmente útiles.
La terapia de compresión es efectiva por varios mecanismos:
- Disminuye la estasis venosa (el estancamiento de la sangre).
- Reduce la filtración de macromoléculas (como el fibrinógeno) al espacio extravascular al disminuir la presión hidrostática en los capilares.
- Favorece la reabsorción de líquido y solutos del espacio intersticial.
- Disminuye el diámetro de las venas superficiales y profundas, lo que mejora la velocidad del flujo sanguíneo.
- Fortalece las uniones entre las células endoteliales, actuando como una barrera que limita el paso de líquidos y solutos al espacio extracelular, previniendo la progresión del edema y la insuficiencia venosa.
La adherencia a la terapia de compresión es esencial para el éxito del tratamiento a largo plazo, ya que es una condición crónica que requiere manejo continuo.
Otras Terapias Físicas Complementarias
Además de la compresión, diversas técnicas quinésicas (terapia de movimiento y física) pueden ser de gran utilidad para complementar el tratamiento y favorecer la disminución del edema y la induración. Estas pueden incluir:
- Drenaje linfático manual: Técnica de masaje suave que ayuda a movilizar el exceso de líquido linfático y reducir el edema.
- Ultrasonido terapéutico: Puede aplicarse en las áreas induradas para intentar ablandar el tejido fibrótico.
- Magnetoterapia: Uso de campos magnéticos con supuestos efectos antiinflamatorios y regenerativos.
- Vendaje de corto estiramiento con sistema de multicapa: Una forma específica de vendaje compresivo que proporciona una compresión variable según la actividad muscular.
- Compresión excéntrica focal: Aplicación de presión específica y localizada sobre las áreas de mayor induración para intentar romper la fibrosis.
Estas terapias, a menudo realizadas por fisioterapeutas especializados, buscan mejorar la circulación, reducir el edema, aliviar el dolor y mejorar la movilidad de la pierna afectada.
Opciones de Tratamiento Farmacológico
El tratamiento sistémico (medicamentos orales o inyectables) en la lipodermatoesclerosis tiene resultados más variables y generalmente se utiliza como complemento a la terapia compresiva y física, especialmente para controlar la inflamación aguda y el dolor.
Algunos fármacos empleados incluyen:
- Venotónicos: Medicamentos que se cree mejoran el tono de las venas y reducen la permeabilidad vascular.
- Pentoxifilina: Este medicamento ha mostrado ser útil en el manejo de la lipodermatoesclerosis. Actúa mejorando la microcirculación y tiene efectos antiinflamatorios. Ayuda a reducir los niveles de fibrinógeno, disminuye la producción de ciertas citoquinas inflamatorias e inhibe la adhesión de los glóbulos blancos a las células que recubren los vasos sanguíneos (endotelio). Su uso prolongado puede ser beneficioso para reducir el proceso inflamatorio agudo y crónico.
- Corticosteroides: En la fase aguda, los corticoides, tanto orales como locales, pueden utilizarse en ciclos cortos para reducir la inflamación intensa y aliviar el dolor. Por ejemplo, se pueden indicar corticoides orales a dosis bajas durante una semana, o corticoides tópicos (mezclados con emolientes) aplicados localmente.
- Anabólicos (como el estanozolol): Algunos estudios antiguos sugirieron que fármacos con actividad fibrinolítica, como el estanozolol, podrían ayudar a disolver los depósitos de fibrina pericapilar. Sin embargo, los efectos adversos significativos de estos medicamentos (como edema, aumento de la presión arterial y problemas hepáticos o lipídicos) limitan considerablemente su uso en la práctica actual.
- Analgésicos: Dada la intensidad del dolor en muchos pacientes, el uso de analgésicos orales es fundamental para mejorar la calidad de vida y permitir la realización de las terapias físicas.
Si se desarrolla una úlcera venosa en el contexto de la lipodermatoesclerosis crónica, el tratamiento se centra en la curación de la herida. Se aplican principios de cura húmeda, utilizando apósitos adecuados para mantener un ambiente húmedo que favorezca la cicatrización. Se pueden utilizar productos para desbridar (limpiar) el lecho de la úlcera si hay tejido necrótico o fibrina.
La combinación de la terapia compresiva, las técnicas físicas y, cuando sea necesario, el tratamiento farmacológico (especialmente pentoxifilina y corticoides en la fase aguda) parece ser el enfoque más efectivo para controlar los síntomas, detener la progresión de la fibrosis y mejorar la calidad de vida de los pacientes con lipodermatoesclerosis.
Preguntas Frecuentes (FAQ)
¿Es la lipodermatoesclerosis una infección?
No, la lipodermatoesclerosis no es una infección. Es una enfermedad inflamatoria y fibrosante asociada a problemas circulatorios venosos. Aunque su fase aguda puede parecerse a la celulitis, se diferencia por la ausencia de fiebre, síntomas sistémicos y la falta de respuesta a los antibióticos.
¿La lipodermatoesclerosis es contagiosa?
Absolutamente no. Es una condición interna del tejido relacionada con problemas de circulación.
¿Es grave la lipodermatoesclerosis?
Puede ser una enfermedad debilitante debido al dolor crónico y la induración. En su fase crónica, aumenta el riesgo de desarrollar úlceras venosas, que son graves y difíciles de tratar. No es típicamente mortal, pero puede afectar severamente la calidad de vida.
¿Se puede curar completamente la lipodermatoesclerosis?
Como condición asociada a la enfermedad venosa crónica, que a menudo es progresiva, la lipodermatoesclerosis se considera una enfermedad crónica que requiere manejo a largo plazo. El tratamiento busca controlar los síntomas, detener o ralentizar la progresión de la fibrosis y prevenir complicaciones, más que lograr una "cura" completa en el sentido de que desaparezca por completo el tejido fibrótico.
¿Cuánto tiempo dura el tratamiento?
La terapia compresiva, que es el pilar del tratamiento, generalmente debe mantenerse de por vida. Los tratamientos farmacológicos para la fase aguda o para controlar la inflamación pueden ser por periodos definidos, pero el manejo de la condición de base (insuficiencia venosa) y sus consecuencias en el tejido subcutáneo es continuo.
¿Qué pasa si se confunde con celulitis y solo se dan antibióticos?
Si se diagnostica erróneamente como celulitis y solo se tratan con antibióticos, la lipodermatoesclerosis no mejorará. Esto retrasa el inicio del tratamiento correcto (compresión, terapia física) y permite que la inflamación y la fibrosis progresen, lo que puede llevar a una mayor induración, dolor crónico y aumentar el riesgo de complicaciones como las úlceras.
¿La pérdida de peso ayuda?
Sí, dado que la obesidad es un factor de riesgo importante y agrava la insuficiencia venosa, la pérdida de peso puede ser muy beneficiosa como parte del manejo integral de la enfermedad.
En conclusión, la lipodermatoesclerosis, particularmente en su fase aguda, es una entidad que a menudo se subdiagnostica o se confunde con infecciones de la piel. Reconocerla a tiempo, especialmente en pacientes con factores de riesgo como obesidad y enfermedad venosa crónica, es fundamental. El inicio temprano de la Terapia Elastocompresiva y las técnicas de terapia física constituye la base del tratamiento. Los tratamientos farmacológicos, como los corticoides en ciclos cortos y la pentoxifilina, pueden ser herramientas valiosas para controlar la inflamación aguda, aliviar el dolor y facilitar la adherencia a las terapias físicas, mejorando así significativamente el pronóstico y la calidad de vida de los pacientes.
Si quieres conocer otros artículos parecidos a Lipodermatoesclerosis: ¿Qué es y cómo tratarla? puedes visitar la categoría Salud.

Conoce mas Tipos