13/08/2021
La inflamación del intestino es un síntoma central en un grupo de afecciones crónicas conocidas como Enfermedad Inflamatoria Intestinal (EII). Estas enfermedades no son simplemente una molestia digestiva pasajera, sino condiciones persistentes que pueden tener un impacto significativo en la vida de quienes las padecen. Entender qué son, cómo se manifiestan y, crucialmente, cómo se maneja la inflamación es fundamental para vivir mejor con EII.
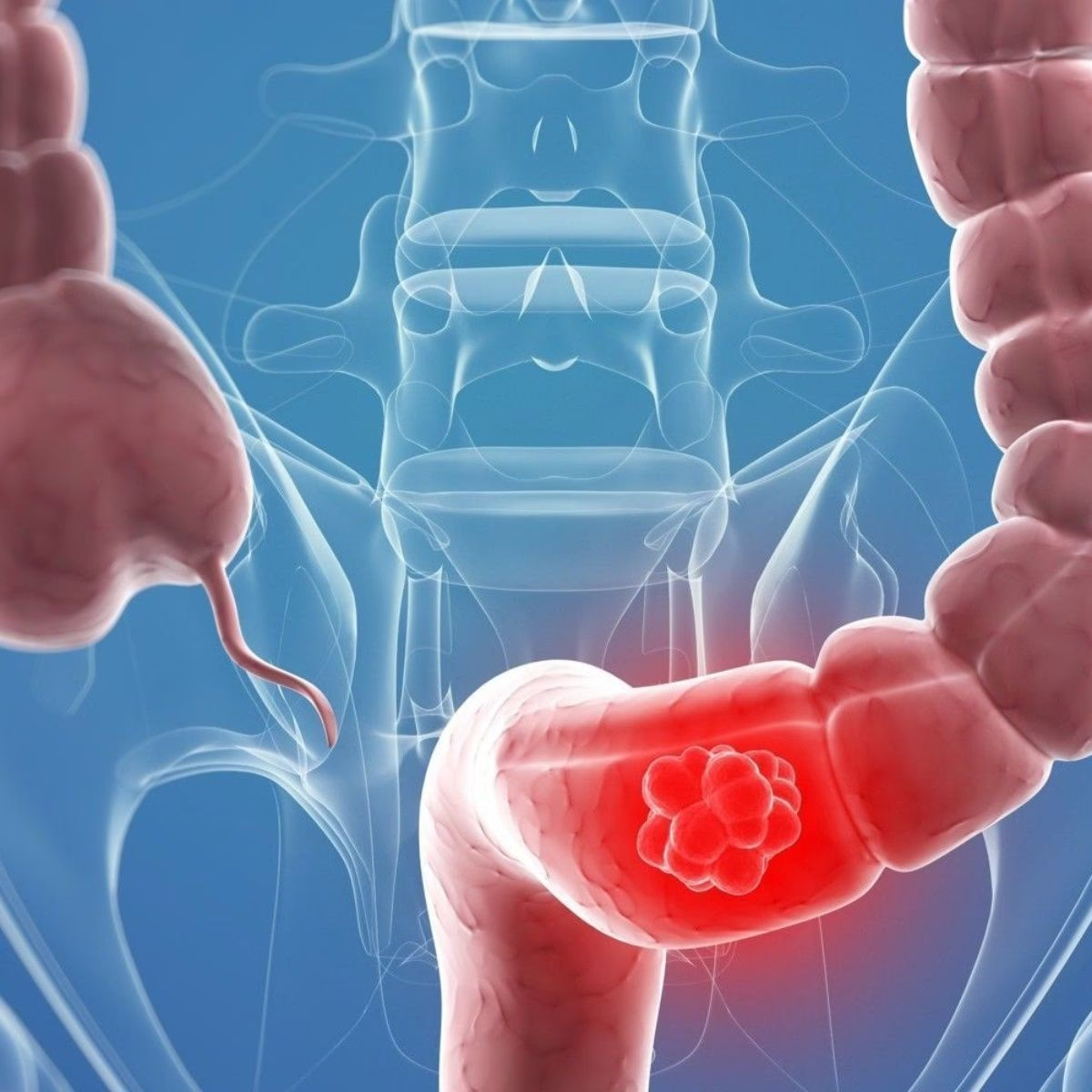
La Enfermedad Inflamatoria Intestinal hace que ciertas áreas del intestino se inflamen y se pongan rojas. Es una afección que dura mucho tiempo, pudiendo presentar períodos de actividad (crisis) y períodos de remisión (pocos o ningún síntoma). No existe una única causa clara, pero se cree que una combinación de factores genéticos, inmunitarios y ambientales juega un papel clave en su desarrollo.
- ¿Qué es la Enfermedad Inflamatoria Intestinal?
- Signos y Síntomas Comunes de la EII
- ¿Por qué Ocurre la Inflamación? Causas de la EII
- Diagnóstico de la Enfermedad Inflamatoria Intestinal
- Cómo se Trata y Maneja la Inflamación Intestinal
- Vivir con EII: Aspectos Adicionales
- Preguntas Frecuentes sobre la EII
¿Qué es la Enfermedad Inflamatoria Intestinal?
Como mencionamos, la EII es una afección crónica que provoca inflamación en partes del intestino. Es importante distinguirla de otras afecciones digestivas, ya que requiere un manejo específico y a menudo a largo plazo. Dentro de la EII, existen dos tipos principales, cada uno con sus características distintivas, aunque comparten la naturaleza inflamatoria y muchos síntomas.
Enfermedad de Crohn vs. Colitis Ulcerosa: Entendiendo las Diferencias
Aunque a menudo se agrupan bajo el término EII, la Enfermedad de Crohn y la Colitis Ulcerosa son diferentes en cuanto a las partes del tracto digestivo que afectan y la profundidad de la inflamación. Conocer estas diferencias es importante para un diagnóstico y tratamiento precisos.
- Enfermedad de Crohn: Esta condición es notable por su capacidad para afectar cualquier parte del tubo digestivo, desde la boca hasta el ano. Una característica distintiva es que puede afectar segmentos discontinuos (áreas sanas intercaladas con áreas enfermas) y la inflamación lesiona toda la pared intestinal, no solo el revestimiento interno.
- Colitis Ulcerosa: A diferencia de la Enfermedad de Crohn, la Colitis Ulcerosa se limita estrictamente al intestino grueso (colon). La inflamación en este caso es continua, comenzando en el recto y extendiéndose hacia arriba en el colon. Esta enfermedad provoca úlceras (llagas) principalmente en el revestimiento interno del colon.
Para visualizar mejor estas diferencias, podemos compararlas en una tabla:
| Característica | Enfermedad de Crohn | Colitis Ulcerosa |
|---|---|---|
| Áreas afectadas | Cualquier parte del tubo digestivo (boca a ano) | Solo intestino grueso (colon) |
| Patrón de afectación | Discontinuo (parches) | Continuo (generalmente desde el recto hacia arriba) |
| Profundidad de la inflamación | Toda la pared intestinal | Principalmente el revestimiento interno (mucosa) |
| Presencia de úlceras | Puede haber úlceras profundas | Úlceras superficiales en el revestimiento interno |
Signos y Síntomas Comunes de la EII
Los síntomas de la Enfermedad Inflamatoria Intestinal pueden variar en intensidad y tipo de una persona a otra, y a menudo aparecen en brotes o "crisis". Los más comunes y preocupantes suelen ser el dolor abdominal y la diarrea persistente. Sin embargo, la inflamación crónica puede manifestarse de otras maneras:
- Sangre en las heces (visible en el inodoro, papel higiénico o mezclada con las heces)
- Fiebre
- Fatiga o falta de energía significativa
- Pérdida de peso inexplicable
Además de los síntomas digestivos directos, la EII puede tener efectos en otras partes del cuerpo, lo que se conoce como manifestaciones extraintestinales. Estos pueden incluir erupciones cutáneas, problemas oculares, dolor articular (artritis) e incluso problemas hepáticos. En niños y adolescentes, la inflamación crónica y la malabsorción de nutrientes pueden afectar el crecimiento y el desarrollo, retrasando la pubertad.
¿Por qué Ocurre la Inflamación? Causas de la EII
Como se mencionó anteriormente, la causa exacta de la Enfermedad Inflamatoria Intestinal no está completamente dilucidada. No se trata de una única causa, sino de una interacción compleja de varios factores. La teoría más aceptada sugiere una combinación de:
- Factores Genéticos: La EII tiende a presentarse en familias, lo que indica una predisposición genética. Sin embargo, no todas las personas con EII tienen antecedentes familiares, y no todas las personas con antecedentes desarrollan la enfermedad.
- Factores Inmunitarios: Se cree que en la EII, el sistema inmunitario, que normalmente protege al cuerpo de infecciones, reacciona de forma inapropiada contra las bacterias inofensivas del intestino, provocando una respuesta inflamatoria crónica.
- Factores Ambientales: Ciertos factores en el entorno, como la dieta, el tabaquismo, el uso de antibióticos en la infancia o la higiene excesiva, podrían desempeñar un papel en el desencadenamiento de la enfermedad en individuos genéticamente susceptibles, aunque la investigación continúa en esta área.
Es importante destacar que, si bien la dieta y el estrés pueden empeorar los síntomas durante una crisis, no se consideran la causa subyacente de la enfermedad inflamatoria intestinal en sí misma.
Diagnóstico de la Enfermedad Inflamatoria Intestinal
Si experimentas síntomas persistentes como dolor abdominal, diarrea o sangre en las heces, es fundamental buscar atención médica. El diagnóstico de la EII generalmente implica una combinación de:
- Historial Médico y Examen Físico: El médico te preguntará sobre tus síntomas, antecedentes familiares de EII u otras afecciones, y realizará un examen físico.
- Análisis de Laboratorio: Se pueden solicitar análisis de sangre para buscar signos de inflamación (como niveles elevados de proteína C reactiva o velocidad de sedimentación globular), anemia (debido a la pérdida de sangre) y evaluar el estado nutricional. Los análisis de heces pueden ayudar a descartar infecciones y buscar sangre oculta o marcadores de inflamación.
- Pruebas de Imagen: Radiografías u otras pruebas de imagen pueden ser útiles.
- Endoscopia y Colonoscopia: Estas son herramientas cruciales para el diagnóstico. Implican el uso de un endoscopio (un tubo flexible con una cámara) para visualizar directamente el interior del tracto digestivo. Una colonoscopia examina el colon, mientras que una endoscopia superior examina el esófago, el estómago y la primera parte del intestino delgado. Durante estos procedimientos, se pueden tomar pequeñas muestras de tejido (biopsias) para su análisis en el laboratorio, lo que ayuda a confirmar el diagnóstico y distinguir entre Crohn y Colitis Ulcerosa.
Cómo se Trata y Maneja la Inflamación Intestinal
El objetivo principal del tratamiento de la EII es controlar la inflamación, aliviar los síntomas, prevenir brotes futuros y, en la medida de lo posible, lograr la remisión (períodos sin síntomas). El manejo es individualizado y puede incluir una combinación de medicamentos, cambios en la dieta y estilo de vida, y en algunos casos, cirugía.
Medicamentos
Los medicamentos son la piedra angular del tratamiento para reducir la inflamación. Los tipos utilizados dependen de la gravedad y la ubicación de la enfermedad:
- Antiinflamatorios: Medicamentos como los aminosalicilatos o los corticosteroides (esteroides) se usan comúnmente para reducir la inflamación activa. Los esteroides son potentes para controlar los brotes severos, pero debido a sus efectos secundarios, generalmente no se usan a largo plazo.
- Inmunomoduladores: Estos medicamentos actúan sobre el sistema inmunitario para reducir la respuesta inflamatoria. Tardan más en hacer efecto que los esteroides, pero son útiles para mantener la remisión a largo plazo y reducir la necesidad de esteroides.
- Biológicos: Son medicamentos más nuevos que se dirigen a proteínas específicas del sistema inmunitario involucradas en el proceso inflamatorio. Son muy efectivos para muchos pacientes, especialmente aquellos con enfermedad moderada a grave que no responden a otros tratamientos.
- Antibióticos: A veces se recetan para tratar infecciones o complicaciones como abscesos.
Es fundamental seguir las indicaciones del médico respecto a la medicación y nunca tomar antidiarreicos sin consultar primero, ya que podrían ser perjudiciales en ciertos casos de EII.
Dieta y Nutrición
Si bien la dieta no causa la EII, ciertos alimentos pueden empeorar los síntomas durante los brotes. No existe una dieta única para todas las personas con EII, ya que la tolerancia a los alimentos varía. Un dietista registrado puede ayudar a desarrollar un plan nutricional personalizado. Consejos generales incluyen:
- Mantenerse bien hidratado, especialmente si hay diarrea.
- Identificar y evitar alimentos que desencadenan síntomas (un diario de alimentos puede ser útil). Los desencadenantes comunes pueden incluir alimentos ricos en fibra insoluble, lácteos (si hay intolerancia a la lactosa secundaria a la inflamación), alimentos grasos, picantes o con mucho azúcar.
- Asegurarse de obtener suficientes calorías y nutrientes, lo cual puede ser un desafío debido a la pérdida de apetito, la diarrea y la malabsorción.
En algunos casos, especialmente en niños y adolescentes con problemas de crecimiento, pueden ser necesarios suplementos de vitaminas (como vitamina D) y minerales (como calcio) o incluso nutrición líquida especializada.
Cirugía
Aunque el tratamiento médico es la primera línea, la cirugía puede ser necesaria en algunas situaciones:
- Si la enfermedad no responde a la medicación intensiva.
- Para tratar complicaciones como perforaciones (un agujero en la pared intestinal), obstrucciones (un bloqueo en el intestino) o hemorragias severas que no se pueden controlar.
El tipo de cirugía depende de la enfermedad y la parte del intestino afectada. En la Colitis Ulcerosa, a veces es posible curar la enfermedad mediante la extirpación completa del colon (colectomía). En la Enfermedad de Crohn, la cirugía puede extirpar secciones enfermas, pero la enfermedad puede reaparecer en otras partes del tracto digestivo.
Vivir con EII: Aspectos Adicionales
Manejar la EII va más allá de la medicación. Es una condición crónica que requiere un enfoque integral. Muchas personas con EII experimentan períodos de remisión, donde los síntomas son mínimos o inexistentes. Aprovechar estos períodos y saber cómo manejar los brotes es clave.
El estrés no causa la EII, pero puede exacerbar los síntomas durante un brote. Aprender técnicas de manejo del estrés es importante. Esto puede incluir:
- Dormir lo suficiente.
- Practicar técnicas de relajación como yoga, meditación o ejercicios de respiración.
- Participar en actividades placenteras como música, arte, baile o escritura.
- Hablar sobre tus sentimientos con amigos, familiares, un terapeuta o un grupo de apoyo.
El apoyo emocional es crucial. Sentirse triste, ansioso o abrumado es común cuando se vive con una enfermedad crónica. No dudes en buscar ayuda de profesionales de la salud mental si lo necesitas.
A medida que los adolescentes con EII crecen, la transición al cuidado de adultos y la toma de responsabilidad en su propio tratamiento son pasos importantes. Seguir el plan de tratamiento, cuidar la dieta y el estilo de vida, y mantener una actitud positiva son fundamentales para mantener la enfermedad bajo control.
Preguntas Frecuentes sobre la EII
¿Se puede curar la Enfermedad Inflamatoria Intestinal?
Actualmente, no existe una cura para la Enfermedad de Crohn. La Colitis Ulcerosa puede considerarse curada si se extirpa quirúrgicamente todo el colon, pero esto no es una opción para todos. El objetivo principal del tratamiento es lograr y mantener la remisión, controlando la inflamación y los síntomas.
¿La dieta causa o cura la EII?
La dieta no causa la EII. Si bien ciertos alimentos pueden empeorar los síntomas en algunas personas durante los brotes, no son la causa de la enfermedad subyacente. No existe una dieta que pueda curar la EII, pero una dieta saludable y evitar desencadenantes individuales pueden ayudar a controlar los síntomas.
¿El estrés empeora la EII?
El estrés no causa la EII, pero muchas personas encuentran que los períodos de alto estrés pueden desencadenar o empeorar los brotes de síntomas. Aprender a manejar el estrés es una parte importante del manejo general de la enfermedad.
¿La EII solo afecta el intestino?
Aunque la inflamación principal ocurre en el intestino, la EII es una enfermedad sistémica que puede afectar otras partes del cuerpo, como las articulaciones, los ojos, la piel y el hígado. Estas se conocen como manifestaciones extraintestinales.
¿Es la EII lo mismo que el Síndrome del Intestino Irritable (SII)?
No. Aunque comparten algunos síntomas como dolor abdominal y cambios en los hábitos intestinales, la EII es una enfermedad inflamatoria crónica que causa daño en el intestino, mientras que el SII es un trastorno funcional que no causa inflamación ni daño permanente en el intestino.
Vivir con Enfermedad Inflamatoria Intestinal presenta desafíos, pero con el diagnóstico correcto y un plan de manejo adecuado que incluya tratamiento médico, ajustes en la dieta y el estilo de vida, y apoyo emocional, es posible controlar la inflamación y llevar una vida plena y activa.
Si quieres conocer otros artículos parecidos a Manejo de la Inflamación Intestinal (EII) puedes visitar la categoría Salud.

Conoce mas Tipos