28/08/2016
Atravesamos los intrincados caminos de nuestro cuerpo, donde la presión arterial juega un rol protagónico, cual maestra orquesta pulsando contra los muros de nuestras arterias. Una fuerza vital e indispensable, su misión: distribuir oxígeno y nutrientes a cada rincón de nuestro organismo, manteniéndolo en perfecto funcionamiento. La presión arterial es la fuerza que la sangre ejerce contra las paredes de las arterias mientras el corazón bombea. Es un indicador crucial de la salud cardiovascular y su medición se expresa generalmente con dos valores: la presión sistólica (el número superior, cuando el corazón late) y la presión diastólica (el número inferior, cuando el corazón descansa entre latidos).

Pero a veces, el orden se rompe, y la presión arterial oscila. Puede subir, desatando la temible hipertensión, o desplomarse, cayendo en las garras de la hipotensión. La hipertensión es una villana famosa, vinculada con enfermedades cardiovasculares graves como ataques cardíacos y accidentes cerebrovasculares. Pero no menosprecies la hipotensión; es un lobo feroz en piel de cordero si se deja sin vigilancia, ya que una presión arterial extremadamente baja puede resultar en una irrigación sanguínea insuficiente a órganos vitales.
La hipotensión es, por definición, una presión arterial lo suficientemente baja como para producir síntomas como mareo y desmayos. Si bien para algunas personas tener una presión arterial baja es normal y no causa problemas, una caída significativa o la aparición de síntomas requiere atención, ya que puede ser un signo de un problema de salud subyacente. Una presión arterial muy baja puede dañar los órganos, una condición que se conoce como choque hipotensivo o shock.
Tipos y Causas Principales de la Hipotensión
La presión arterial puede variar de una persona a otra e incluso a lo largo del día en la misma persona. Una caída de solo 20 mm Hg en la presión sistólica puede ocasionar problemas para algunas personas, especialmente si ocurre de forma repentina. Existen distintos tipos y causas de la presión arterial baja, cada una con sus particularidades y desencadenantes:
Hipotensión Ortostática
Este tipo de hipotensión ocurre cuando la presión arterial cae significativamente al cambiar de posición, generalmente al pasar de estar acostado o sentado a estar de pie. Es un cambio de escenario que implica un ajuste rápido por parte del cuerpo. Si te levantas rápido, tu cuerpo puede titubear, y tu corazón tomará un momento para ajustar la tensión arterial. Este fenómeno se debe a que la gravedad hace que la sangre se acumule en las piernas al ponerse de pie, reduciendo temporalmente el retorno de sangre al corazón y, por lo tanto, el gasto cardíaco. El cuerpo normalmente compensa esto rápidamente, pero en personas con hipotensión ortostática, este mecanismo de compensación es más lento o insuficiente. Ancianos, embarazadas y tras un festín copioso, son más vulnerables a esta dolencia. También puede ser exacerbada por la deshidratación, ciertas enfermedades o estar tumbado o sentado durante largos períodos de tiempo. Si este tipo de hipotensión ocurre después de comer, se denomina hipotensión ortostática posprandial, afectando más comúnmente a los adultos mayores, a aquellos con presión arterial alta y personas con mal de Parkinson.
Síncope Vasovagal (Desmayo o Lipotimia)
El síncope vasovagal es una causa común de desmayo (lipotimia) que ocurre cuando una parte del sistema nervioso que regula la frecuencia cardíaca y la presión arterial funciona mal en respuesta a ciertos desencadenantes. Sorpresas y emociones fuertes, dolor intenso, calor sofocante o ayuno prolongado. Cualquiera de estos puede estimular tu sistema nervioso parasimpático, provocando una disminución repentina de la frecuencia cardíaca y la dilatación de los vasos sanguíneos, lo que lleva a una caída de la presión arterial y, en consecuencia, a una irrigación sanguínea insuficiente al cerebro, llevando al borde del desmayo o al desmayo completo.
Hipotensión por Medicamentos o Tóxicos
Una batalla con armas químicas. Ciertos medicamentos y sustancias pueden llevar a una presión arterial baja como efecto secundario. Diuréticos, antidepresivos, ansiolíticos y analgésicos pueden provocar una caída en la tensión. Otros medicamentos que pueden causar hipotensión incluyen ciertos medicamentos para el corazón (especialmente los utilizados para tratar la presión arterial alta y la enfermedad coronaria) y medicamentos utilizados durante la cirugía. Las drogas ilícitas también pueden afectar el sistema que controla la presión arterial. Las drogas suelen ser inocentes, excepto el alcohol, ese traidor, que también puede contribuir a la hipotensión.
Hipotensión Arterial Crónica
Una sombra constante, genera debilidad y somnolencia. Para algunas personas, tener una presión arterial baja es su estado normal y no es necesariamente un problema si no causa síntomas significativos. Sin embargo, si la presión arterial baja crónica causa síntomas, puede ser un mensajero de problemas mayores como anemia o diabetes, o indicar la presencia de otros trastornos subyacentes que requieren investigación y tratamiento.
Shock Hipotensivo
Un golpe brutal. La hipotensión grave, a menudo denominada shock, es una emergencia médica que ocurre cuando la presión arterial cae a niveles peligrosamente bajos, impidiendo que los órganos reciban suficiente oxígeno y nutrientes. Fallas cardíacas (como un ataque al corazón o arritmias severas), sepsis (una infección grave en el torrente sanguíneo), hemorragias importantes (pérdida súbita de sangre) o una reacción alérgica intensa (anafilaxia) pueden llevar a una baja drástica de la presión arterial, amenazando órganos vitales y requiriendo intervención médica inmediata.
Otras Causas de Hipotensión
Además de los tipos y causas principales mencionados, la hipotensión arterial puede ser consecuencia de una o más de las siguientes circunstancias:
- Dilatación de arterias de pequeño calibre (arteriolas), que puede ser causada por toxinas bacterianas en infecciones graves (shock séptico, shock tóxico), lesiones de la médula espinal (que afectan los nervios que controlan la constricción), o ciertos trastornos hormonales como la insuficiencia suprarrenal.
- Ciertas cardiopatías que alteran la capacidad de bombeo del corazón, reduciendo el gasto cardíaco. Esto incluye ataques al corazón (infarto de miocardio), enfermedad valvular cardíaca, latidos cardíacos extremadamente rápidos (taquicardia) o lentos (bradicardia), y ritmos cardíacos anómalos (arritmias).
- Demasiado poco volumen de sangre, que puede ser consecuencia de deshidratación, hemorragia o un trastorno renal.
- Trastornos neurológicos denominados neuropatías autónomas, que afectan los nervios que conducen señales entre el cerebro y el corazón y los vasos sanguíneos.
Para una mejor comprensión, podemos resumir algunas causas principales en la siguiente tabla:
| Tipo/Causa | Descripción Breve | Ejemplos de Desencadenantes |
|---|---|---|
| Hipotensión Ortostática | Caída de presión al ponerse de pie. | Levantarse rápido, deshidratación, comidas copiosas, edad avanzada. |
| Síncope Vasovagal | Desmayo por respuesta nerviosa exagerada. | Dolor intenso, emociones fuertes, calor, ayuno prolongado. |
| Medicamentos/Tóxicos | Efecto secundario de sustancias. | Diuréticos, antidepresivos, analgésicos, alcohol. |
| Hipotensión Crónica | Presión baja persistente. | Condición normal para algunos, síntoma de anemia o diabetes. |
| Shock Hipotensivo | Caída drástica y peligrosa. | Infección grave (sepsis), hemorragia, ataque al corazón, anafilaxia. |
Síntomas de la Presión Arterial Baja
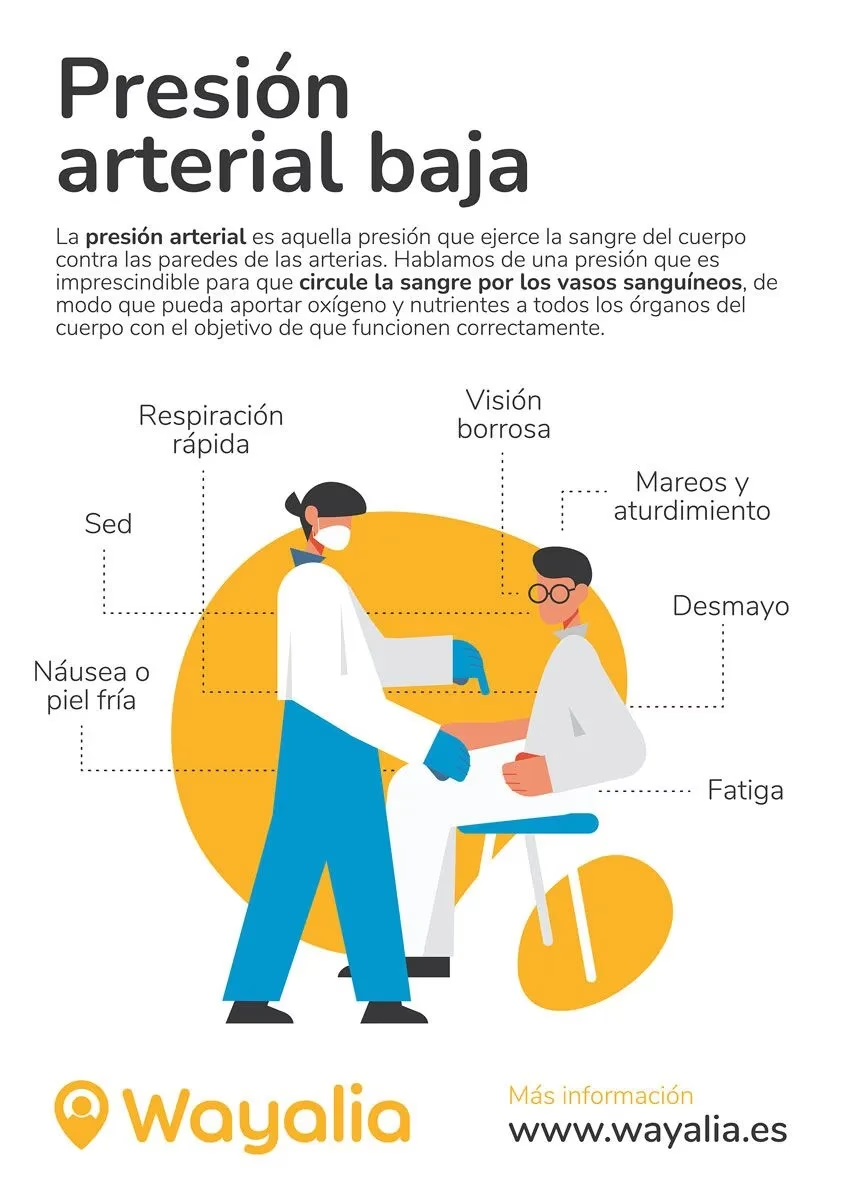
Cuando la tensión arterial es demasiado baja, el primer órgano que ve afectado su funcionamiento suele ser el cerebro. Esto se debe a que está localizado en la parte superior del organismo y la sangre tiene que circular en sentido contrario a la gravedad para llegar hasta él. Los síntomas pueden variar en intensidad dependiendo de cuán baja sea la presión y cuán rápido ocurra la caída. Un torbellino de sensaciones puede manifestarse, incluyendo:
- Mareos o aturdimiento, especialmente al ponerse de pie.
- Desmayos (síncope).
- Falta de concentración.
- Visión borrosa o en túnel.
- Náusea.
- Piel fría, húmeda y pálida.
- Fatiga o debilidad general.
- Sensación de depresión (aunque esto puede estar más relacionado con condiciones subyacentes que causan hipotensión crónica).
- Sed inusual.
En casos de shock hipotensivo, los síntomas pueden ser mucho más graves e incluir confusión, respiración rápida y superficial, pulso débil y rápido, y pérdida del conocimiento. A veces, la hipotensión arterial produce dificultad respiratoria o dolor torácico debido a una irrigación insuficiente del músculo cardíaco (un trastorno denominado angina de pecho). Si la presión arterial llega a niveles lo suficientemente bajos y permanece baja, todos los órganos comienzan a funcionar de forma inadecuada, llevando al estado de shock.
Algunos síntomas aparecen cuando el cuerpo intenta aumentar una presión arterial que se encuentra en niveles bajos. Por ejemplo, cuando se constriñen las arteriolas, disminuye el flujo de sangre hacia la piel, los pies y las manos. Estas zonas se pueden enfriar y adquirir un color azulado. Cuando el corazón late de forma más rápida y más enérgica para compensar, el individuo puede notar palpitaciones (conciencia de los latidos cardíacos).
¿Siempre es Peligrosa la Hipotensión?
No siempre. La presión arterial baja puede ser normal para algunas personas, especialmente aquellas que son muy activas físicamente o que tienen una constitución delgada, y no causar ningún problema o síntoma. En estos casos, la hipotensión no se considera una enfermedad y, de hecho, las personas sanas con una tensión arterial baja pero dentro de los límites normales (cuando la medida se toma en reposo) tienden a vivir más tiempo que las personas con una tensión arterial que se encuentra en la parte alta de los valores normales.
Sin embargo, una disminución repentina o síntomas como mareos y desmayos pueden ser señales de un problema subyacente que necesita atención médica. En algunos casos, la hipotensión puede ser un síntoma de condiciones más graves (como las mencionadas anteriormente: problemas cardíacos, infecciones, trastornos hormonales, etc.) o un efecto secundario de medicamentos, por lo que es importante monitorear y consultar con un profesional de la salud si hay preocupaciones o si los episodios son frecuentes o severos.
El Cuerpo y el Control de la Presión Arterial
El organismo es una máquina increíblemente compleja que dispone de varios mecanismos para hacer regresar la presión arterial a la normalidad después de que aumente o disminuya durante la realización de actividades normales, como el ejercicio, el sueño o simplemente al cambiar de postura. Estos mecanismos trabajan en conjunto para mantener la presión de la sangre en las arterias dentro de un margen estrecho, asegurando que todos los órganos reciban el suministro de sangre necesario. Dichos mecanismos incluyen:
Variaciones en Vasos Sanguíneos (Arteriolas y Venas)
El tejido muscular liso situado en el interior de las paredes de las arterias pequeñas (arteriolas) permite que estos vasos sanguíneos se dilaten o se estrechen. Cuanto más constreñidas se encuentren, mayor será su resistencia al flujo de sangre y más elevada la tensión arterial. La constricción de las arteriolas aumenta la tensión arterial, puesto que se requiere una mayor presión para hacer que la sangre pase por un espacio más estrecho. Del mismo modo, la dilatación de las arteriolas disminuye la resistencia al flujo de sangre, con lo cual la tensión arterial desciende. El grado en que las arteriolas se constriñen o se dilatan viene determinado por los nervios que contraen el músculo liso, las hormonas (generadas mayoritariamente por los riñones) y ciertos medicamentos o sustancias. Las venas también desempeñan un papel, aunque menor. Se pueden dilatar y constreñir para modificar la cantidad de sangre que pueden contener. Cuando las venas se constriñen, se reduce su capacidad, permitiendo que una mayor cantidad retorne al corazón y sea bombeada hacia las arterias, aumentando la presión. Cuando se dilatan, retienen más sangre, disminuyendo el retorno al corazón y la presión.
Variación del Gasto Cardíaco
El gasto cardíaco es la cantidad de sangre que el corazón bombea por minuto. Cuanto mayor sea el gasto cardíaco, más elevada será la tensión arterial (siempre que el diámetro de las arterias se mantenga constante). La cantidad de sangre bombeada en cada latido cardíaco puede variar en función de la rapidez con la que late el corazón (frecuencia cardíaca), la fuerza con la que el corazón se contrae, cuánta sangre entra al corazón procedente de las venas y la presión arterial contra la que el corazón tiene que bombear. La capacidad de las válvulas cardíacas para expulsar la sangre y evitar su flujo retrógrado también es crucial.

Variaciones en el Volumen de Sangre
Cuanto mayor sea el volumen de sangre en las arterias, más elevada será la presión arterial (siempre que el diámetro de las arterias permanezca constante). El volumen de sangre en las arterias puede variar en función de la cantidad de líquido en el cuerpo (hidratación), la presencia de fugas de líquido en las arterias pequeñas (por ejemplo, si las concentraciones de proteínas en la sangre son muy bajas o existe una lesión en la pared interior de las arterias pequeñas), la cantidad de líquido que los riñones extraen de la sangre para que se excrete en la orina, y ciertos fármacos, particularmente diuréticos (medicamentos que ayudan a los riñones a eliminar el agua del organismo).
Variaciones en la Posición del Cuerpo
La presión arterial puede variar en las distintas zonas del cuerpo, como consecuencia de la acción directa de la gravedad. Cuando una persona está de pie, la presión arterial es mayor en las piernas que en la cabeza. Cuando una persona se tumba, la presión arterial tiende a igualarse. Cuando una persona se pone de pie, la sangre de las venas de las piernas tiene más dificultades para conseguir volver al corazón. Como resultado, el corazón dispone de menos sangre para bombear y la presión arterial puede descender temporalmente por todo el cuerpo (hipotensión ortostática). Cuando una persona se sienta o se acuesta, la sangre puede volver más fácilmente al corazón, con lo que pueden aumentar el gasto cardíaco y la presión sanguínea. La elevación de las piernas por encima del nivel del corazón puede incrementar el retorno de la sangre al corazón, lo que aumenta el gasto cardíaco y aumenta la presión arterial.
Seguimiento y Control: Los Barorreceptores
El cuerpo monitoriza y controla la presión arterial constantemente mediante células especializadas llamadas barorreceptores, situadas principalmente en las grandes arterias del cuello y el tórax. Estos actúan como sensores. Cuando los barorreceptores detectan un cambio en la presión arterial, desencadenan una reacción del organismo enfocada a mantener una presión arterial estable. Los nervios conducen señales desde estos sensores y desde el cerebro hacia el corazón (para modificar la frecuencia y fuerza de los latidos), las arteriolas (para que se constriñan o dilaten), las venas (para modificar su capacidad) y los riñones (para cambiar la cantidad de líquido excretado y producir hormonas). Estos mecanismos actúan a diferentes velocidades, siendo los cambios en la frecuencia cardíaca y la constricción/dilatación de vasos los más rápidos, mientras que el ajuste por parte de los riñones es más lento. Sin embargo, estos mecanismos tienen limitaciones; por ejemplo, una pérdida rápida y grande de sangre puede abrumar la capacidad del cuerpo para compensar, llevando a una caída drástica de la presión y shock.
Diagnóstico de la Hipotensión
El diagnóstico de la hipotensión generalmente comienza con la medición de la presión arterial y el pulso en diferentes posiciones: mientras la persona está tumbada durante unos minutos, e inmediatamente después de ponerse de pie y al cabo de unos minutos de estar de pie. Esta comparación ayuda a identificar la hipotensión ortostática. Si la presión arterial es baja o si la persona experimenta síntomas, el médico buscará la causa subyacente. Se pueden realizar otras pruebas para determinar la causa de la presión arterial baja, como análisis de sangre (para verificar anemia, problemas hormonales, etc.), electrocardiografía (ECG) para evaluar la actividad eléctrica del corazón, ecocardiografía para visualizar la estructura y función del corazón, prueba de esfuerzo, pruebas endocrinas para evaluar la función hormonal, y la prueba de la mesa basculante, que monitoriza la presión arterial y la frecuencia cardíaca mientras se cambia la posición del cuerpo en una mesa especializada para diagnosticar síncope vasovagal o hipotensión ortostática.
Tratamiento y Recomendaciones Inmediatas
El tratamiento de la hipotensión depende de su causa y severidad. Si la hipotensión es asintomática o leve, a menudo no requiere tratamiento específico, solo monitoreo. Si es sintomática o grave, el objetivo es elevar la presión arterial y tratar la causa subyacente.
En una situación de emergencia, si alguien experimenta mareos o desmayos por presión baja, actúa rápido. Tumba a la persona, si es posible, levanta sus piernas por encima del nivel del corazón para facilitar el retorno de sangre al cerebro, afloja su ropa ajustada y, si está consciente, ofrece algo dulce o salado y una bebida (preferiblemente agua o una bebida azucarada) para ayudar a aumentar el volumen sanguíneo y los niveles de azúcar. Si está inconsciente o hay riesgo de vómito, toma precauciones para mantener las vías respiratorias despejadas (por ejemplo, colocándola de lado). Recuerda, la frecuencia en estos episodios exige una visita al médico. Podría ser un síntoma oculto, una alarma silente de una condición subyacente que necesita diagnóstico y tratamiento.
Para el manejo a largo plazo, las recomendaciones pueden incluir aumentar la ingesta de sal (solo bajo supervisión médica, ya que puede ser perjudicial para personas con ciertas condiciones), aumentar la ingesta de líquidos para mantener un volumen sanguíneo adecuado, evitar factores desencadenantes conocidos (como estar de pie por mucho tiempo, calor excesivo, o ayuno), comer comidas más pequeñas y frecuentes para evitar la hipotensión posprandial, y ajustar o cambiar medicamentos que puedan estar causando la presión baja (siempre bajo indicación médica). En algunos casos, pueden recetarse medicamentos para aumentar la presión arterial.
Preguntas Frecuentes sobre la Hipotensión
Abordemos algunas dudas comunes que suelen surgir respecto a la presión arterial baja:
¿Cómo se puede tratar la presión arterial baja?
El tratamiento depende de la causa subyacente y la gravedad de los síntomas. Las medidas inmediatas pueden incluir tumbar a la persona con las piernas levantadas, aflojar la ropa y dar una bebida azucarada o salada si está consciente. Para el manejo a largo plazo, se recomienda aumentar la ingesta de líquidos y sal (si el médico lo aprueba), evitar desencadenantes, comer comidas pequeñas y frecuentes, y, en algunos casos, se pueden prescribir medicamentos. Si los episodios son frecuentes o preocupantes, es fundamental consultar con un médico para identificar y tratar la causa.
¿Qué origina que se baje la presión?
La presión arterial baja puede originarse por diversos factores. Las causas principales incluyen cambios posturales rápidos (hipotensión ortostática), respuestas nerviosas exageradas a ciertos estímulos (síncope vasovagal), efectos secundarios de medicamentos o tóxicos (como diuréticos o alcohol), problemas cardíacos que reducen la capacidad de bombeo del corazón, un volumen sanguíneo insuficiente (por deshidratación o hemorragia) y trastornos neurológicos o endocrinos. Una caída de solo 20 mm Hg puede ser suficiente para causar problemas en algunas personas.
¿Qué enfermedad te da por presión baja?
La presión baja en sí misma no es una enfermedad en todos los casos; puede ser un estado normal para algunas personas sanas. Sin embargo, la hipotensión sintomática puede ser un indicador de una enfermedad o condición subyacente. Algunas enfermedades o trastornos que pueden manifestarse con presión baja incluyen anemia, diabetes, problemas cardíacos (insuficiencia cardíaca, arritmias), infecciones graves (sepsis), trastornos hormonales (insuficiencia suprarrenal), trastornos neurológicos (neuropatías autónomas) o reacciones alérgicas severas (anafilaxia). Una presión arterial muy baja que causa daño a órganos se conoce como choque, una condición grave que requiere atención médica inmediata.
¿Qué alimentos y bebidas pueden ayudar a regular la presión arterial?
Para ayudar a regular la presión arterial baja, puede ser útil consumir alimentos ricos en sal y agua para aumentar el volumen de sangre. Las bebidas que contienen cafeína (como café o té) también pueden tener un efecto temporal en el aumento de la presión arterial, aunque este efecto varía entre personas y no es una solución a largo plazo. Consumir regaliz también puede aumentar la presión arterial, pero debe usarse con precaución. Es esencial consultar con un médico o nutricionista antes de hacer cambios dietéticos significativos, ya que cada caso es único y las necesidades específicas varían, especialmente en personas con otras condiciones de salud.
Comprender la hipotensión es clave para reconocer sus señales y actuar adecuadamente. Aunque a menudo benigna, puede ser el cuerpo enviando un mensaje importante sobre su estado de salud. Prestar atención a los síntomas y buscar asesoramiento profesional son pasos fundamentales para cuidar tu bienestar cardiovascular.
Si quieres conocer otros artículos parecidos a Hipotensión: Causas, Síntomas y Manejo puedes visitar la categoría Salud.

Conoce mas Tipos