23/02/2010
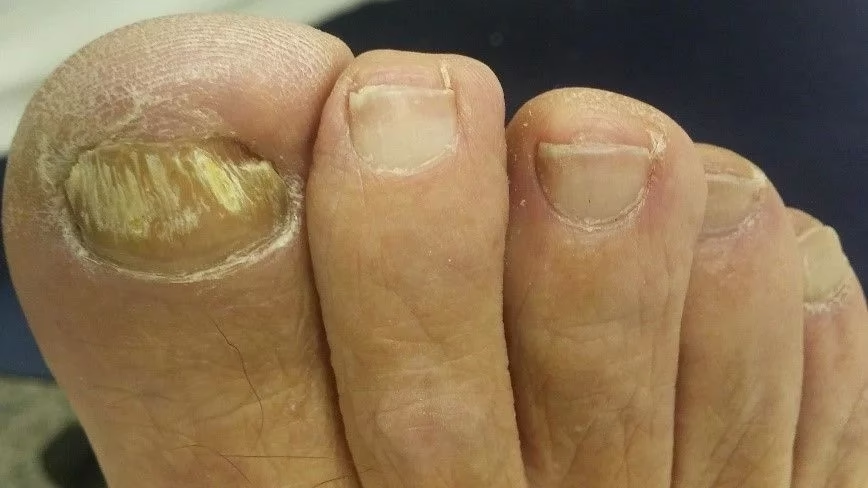
La onicomicosis, más conocida como hongos en las uñas, es una afección increíblemente común que impacta a millones de personas en todo el mundo. No solo causa problemas estéticos, haciendo que las uñas se vean engrosadas, decoloradas y quebradizas, sino que también puede generar dolor y, en casos graves, dificultar el uso de calzado o la realización de actividades cotidianas. Además, representa un foco potencial de diseminación de la infección. A pesar de su alta prevalencia y las molestias que ocasiona, el tratamiento de la onicomicosis no siempre es sencillo, y las tasas de éxito varían. Entender las diferentes opciones terapéuticas disponibles y cuál podría ser la más adecuada para cada caso es fundamental para combatir eficazmente esta persistente infección.

Esta afección ungueal es la más frecuente en adultos y su incidencia ha mostrado un aumento notable en las últimas décadas. Factores como los cambios en los estilos de vida y el incremento de individuos con sistemas inmunológicos comprometidos han contribuido a esta tendencia. Se estima que su prevalencia en la población general puede oscilar entre un 2% y un 8%, aunque algunos estudios sugieren cifras mucho mayores. Las uñas de los pies son las más afectadas, en una proporción de aproximadamente 4 a 1 en comparación con las uñas de las manos. Esta mayor frecuencia en los pies se relaciona a menudo con el ambiente húmedo y cálido que propicia el uso continuado de calzado cerrado, ideal para el crecimiento de los hongos.
¿Qué Causa la Onicomicosis?
La onicomicosis puede ser provocada por diferentes tipos de hongos. Los más comunes son los dermatofitos, responsables de la gran mayoría de las infecciones, especialmente en los pies. Dentro de los dermatofitos, Tricophyton rubrum es el hongo que se aísla con mayor frecuencia, causando hasta el 70% de las onicomicosis en los pies. Otros agentes etiológicos importantes incluyen los hongos no dermatofitos y las levaduras, siendo Candida albicans la levadura más comúnmente implicada, afectando más típicamente a las uñas de las manos. La identificación precisa del tipo de hongo es un paso crucial en el diseño del tratamiento más efectivo.
Factores de Riesgo y Tipos de Onicomicosis
Varios factores pueden aumentar la probabilidad de desarrollar onicomicosis o sufrir recurrencias. Entre ellos se incluyen infecciones fúngicas previas o concomitantes (como el pie de atleta), la edad avanzada, condiciones que comprometen el sistema inmunológico (como el VIH o la diabetes), alteraciones en la morfología de la uña, problemas circulatorios en las extremidades y, posiblemente, factores genéticos. Comprender estos factores de riesgo ayuda a implementar medidas preventivas y a identificar a los pacientes que podrían necesitar tratamientos más agresivos o prolongados.
Clínicamente, la onicomicosis se presenta en diversas formas, cada una con características distintivas:
- Onicomicosis distal y lateral subungueal (ODL): La forma más común. La infección comienza en el borde libre y los laterales de la uña, extendiéndose hacia la base. Causa engrosamiento, decoloración, y separación de la uña del lecho (onicólisis).
- Onicomicosis blanca superficial (OBS): El hongo invade la superficie de la uña, creando manchas blancas o amarillentas y una textura pulverulenta. Esta forma responde particularmente bien a los tratamientos tópicos.
- Onicomicosis proximal subungueal (OP): La infección comienza en la base de la uña y se extiende hacia el borde libre. Es menos común y a menudo se asocia con estados de inmunodeficiencia.
- Onicomicosis distrófica total (ODT): La uña entera está completamente afectada, volviéndose gruesa, deformada y descolorida. Representa la forma más grave de la enfermedad.
- Endoniquia: La infección se limita a las capas internas de la lámina ungueal, dejando el lecho ungueal intacto.
La forma clínica y la extensión de la infección son determinantes clave para seleccionar la estrategia terapéutica más adecuada.
El Diagnóstico Preciso: Un Paso Esencial
Dado que otras condiciones ungueales pueden imitar la onicomicosis, es fundamental confirmar el diagnóstico mediante pruebas de laboratorio antes de iniciar un tratamiento antifúngico, especialmente si se planea usar medicación oral. Las técnicas micológicas clásicas, como el examen directo al microscopio y el cultivo, son herramientas valiosas. El examen directo permite una rápida sospecha, mientras que el cultivo identifica el hongo específico, lo cual es vital para elegir el antifúngico más eficaz. Sin embargo, estas pruebas pueden tener falsos negativos, por lo que la calidad de la muestra es crucial.
La recolección adecuada de la muestra es esencial. Lo ideal es obtener material del centro de la lesión y de la zona más cercana a la cutícula donde la uña afectada se encuentra con la uña sana, ya que es allí donde es más probable encontrar hongos viables. En el caso de la onicomicosis blanca superficial, basta con raspar la superficie afectada. Siempre se debe desinfectar la uña antes de tomar la muestra.
Opciones de Tratamiento para la Onicomicosis
El objetivo del tratamiento es erradicar la infección, restaurar la apariencia normal de la uña, aliviar síntomas como el dolor y prevenir la propagación o recurrencia. Sin embargo, lograr la curación micológica y clínica puede ser un desafío, con tasas de fracaso y recurrencia que pueden alcanzar entre un 25% y un 50%. La elección del tratamiento depende de múltiples factores: el tipo de onicomicosis, el hongo causante, el número de uñas afectadas, la gravedad, la salud general del paciente y la presencia de otras condiciones médicas. Las opciones terapéuticas incluyen tratamientos tópicos, orales, avulsión (extracción de la uña) y terapias combinadas.
Avulsión: Un Complemento Útil
La avulsión, que implica la extracción parcial o total de la uña infectada, no es un tratamiento único para la onicomicosis, sino un procedimiento adyuvante. Puede ser útil en casos donde la uña está muy engrosada, causa dolor significativo o para permitir una mejor penetración de los fármacos tópicos o sistémicos. La avulsión puede realizarse quirúrgicamente (raspado, laminectomía) o químicamente (usando agentes queratolíticos como urea al 40%). Aunque puede mejorar el acceso para el tratamiento antifúngico, su beneficio a largo plazo como coadyuvante aún requiere más investigación.
Tratamientos Tópicos: Una Opción para Casos Leves
Los antifúngicos tópicos, aplicados directamente sobre la uña, son la opción de primera línea para casos leves a moderados, especialmente cuando la matriz de la uña no está afectada y pocas uñas están implicadas. Son el tratamiento de elección y más efectivos que los orales en la onicomicosis blanca superficial. Su principal ventaja es la baja incidencia de efectos secundarios sistémicos.
Históricamente, los tratamientos tópicos tenían una eficacia limitada debido a la dificultad de los fármacos para penetrar la gruesa lámina ungueal. Sin embargo, las formulaciones modernas en laca han mejorado significativamente la penetración y la liberación del principio activo. Entre los más efectivos se encuentran:
- Amorolfina al 5% (en laca): Es fungicida y eficaz contra dermatofitos, levaduras y mohos. Actúa bloqueando la síntesis de ergosterol, un componente vital de la membrana fúngica. Se aplica generalmente una o dos veces por semana. La duración del tratamiento suele ser de 6 meses para las uñas de las manos y 12 meses para las de los pies. Las tasas de curación micológica y clínica varían, pero estudios han mostrado tasas de curación de hasta el 38% con la aplicación semanal.
- Ciclopirox al 8% (en laca): También fungicida, con un amplio espectro de actividad que incluye dermatofitos, cándidas y algunos no dermatofitos, además de cierta actividad antibacteriana. Su mecanismo de acción implica la alteración del transporte de electrones en las mitocondrias del hongo. Se aplica inicialmente con mayor frecuencia (cada 48h) y luego se reduce a una o dos veces por semana. Las tasas de respuesta clínica en estudios fueron del 6.5% al 12%.
Otros tratamientos tópicos como el tioconazol, la combinación de urea y bifonazol, miconazol y ketoconazol también se han utilizado, pero las lacas de amorolfina y ciclopirox son generalmente consideradas más eficaces para la mayoría de las onicomicosis que no sean puramente superficiales o muy leves. A pesar de las mejoras, la eficacia de los tópicos disminuye drásticamente si la afección supera el 60% de la uña.
Antifúngicos Orales: Para Infecciones Más Graves
Los tratamientos orales son necesarios para onicomicosis más graves, con afección de la matriz ungueal, afectación de más del 50% de la uña, múltiples uñas implicadas o en pacientes inmunocomprometidos. Permiten alcanzar concentraciones terapéuticas del fármaco en el lecho y la matriz ungueal de manera más efectiva que los tópicos. Los principales fármacos orales utilizados son terbinafina e itraconazol.
Es importante realizar análisis de sangre para evaluar la función hepática antes de iniciar el tratamiento oral, especialmente con pautas continuas. Aunque generalmente son bien tolerados, los antifúngicos orales pueden tener interacciones con otros medicamentos y no se recomiendan durante el embarazo o la lactancia. La tabla a continuación resume las características de los dos fármacos de primera elección:
| Característica | Terbinafina | Itraconazol |
|---|---|---|
| Tipo de fármaco | Alilamina | Triazólico |
| Mecanismo de acción | Inhibe escualeno epoxidasa (fungicida) | Inhibe 14-dimetilasa (fungiestático) |
| Eficacia vs Dermatofitos | Muy alta | Alta |
| Eficacia vs C. albicans / No Dermatofitos | Menor | Mayor |
| Dosis Típica (Pies) | 250 mg/día por 12 semanas | 200 mg/día por 3 meses (continua) o 200 mg/12h por 1 semana/mes por 3 meses (pulsátil) |
| Persistencia en uña | Alta | Alta (hasta 6 meses post-tto) |
| Tasas de curación (aprox.) | 71-88% (clínica/micológica) | 54-69% (micológica), 65-81% (clínica) |
| Tasas de recidiva (aprox.) | Hasta 20% | 9-21% |
| Hepatotoxicidad | Infrecuente (requiere monitoreo basal) | Escasa (requiere monitoreo con pauta continua) |
| Interacciones medicamentosas | Menos frecuentes | Más frecuentes (ver Tabla I del texto original) |
| Relación coste-beneficio | Favorable | Variable (pauta pulsátil más económica) |
Aunque algunos estudios sugieren una mayor eficacia de la terbinafina contra dermatofitos y una menor tasa de recidiva, el itraconazol es superior para infecciones causadas por C. albicans y otros hongos no dermatofitos. La elección entre uno u otro a menudo depende del tipo de hongo identificado.
Tratamiento Combinado: El Enfoque Más Potente
En muchos casos, la combinación de diferentes modalidades de tratamiento ofrece la mayor probabilidad de éxito, especialmente en onicomicosis moderadas a graves o aquellas que no responden a la monoterapia. La terapia combinada busca aprovechar sinergias entre fármacos, ampliar el espectro de acción, reducir el riesgo de resistencias y, potencialmente, disminuir la dosis o duración de los tratamientos orales, mejorando la seguridad y tolerancia.
La combinación más común y estudiada es la de antifúngicos tópicos (como amorolfina o ciclopirox en laca) con antifúngicos orales (terbinafina o itraconazol). Diversos estudios han demostrado que estas combinaciones son más efectivas que cualquiera de sus componentes por separado. Este enfoque es particularmente recomendado como primera opción cuando hay afectación de la parte proximal de la uña.
La combinación puede administrarse de forma paralela (ambos tratamientos al mismo tiempo) o secuencial (iniciar el tópico después de finalizar el oral). La pauta secuencial podría ser útil para prevenir recurrencias a largo plazo, ya que los tópicos pueden mantener una acción antifúngica en la queratina durante un tiempo. Los tópicos complementan la acción sistémica al alcanzar mejor los bordes laterales de la uña. Por ejemplo, el ciclopirox tópico puede actuar sobre las esporas, mientras que la terbinafina oral no, lo que podría reducir las recaídas.
Aunque menos común, también se ha explorado la combinación de dos antifúngicos orales (como terbinafina e itraconazol), pero la evidencia sobre si esta combinación es superior a la monoterapia aún es objeto de debate.
Preguntas Frecuentes sobre el Tratamiento de la Onicomicosis
Aquí respondemos algunas dudas comunes:
¿Cuánto tiempo dura el tratamiento?
El tratamiento es prolongado. Con tratamientos tópicos, puede durar de 6 meses (manos) a 12 meses (pies). Los tratamientos orales suelen durar 6 semanas (manos) o 12 semanas (pies), pero la uña tarda muchos meses en crecer sana (hasta un año o más para los pies). Las terapias combinadas también requieren varios meses.
¿Por qué el tratamiento tarda tanto?
Los antifúngicos deben alcanzar concentraciones terapéuticas en la uña y permanecer allí mientras la uña sana crece y reemplaza la parte infectada. Las uñas crecen muy lentamente, especialmente las de los pies.
¿Los tratamientos tópicos son efectivos?
Sí, pero principalmente en casos leves, cuando la matriz ungueal no está afectada y la infección no cubre más del 60% de la uña. Son la primera elección para la onicomicosis blanca superficial.
¿Cuándo necesito tomar pastillas para los hongos de las uñas?
Se recomiendan tratamientos orales para infecciones moderadas a graves, cuando la matriz ungueal está afectada, hay múltiples uñas infectadas, o si tienes condiciones como diabetes o inmunodeficiencia.
¿Cuál es el tratamiento más efectivo en general?
No hay una única respuesta, ya que depende del caso. Sin embargo, para infecciones moderadas a graves, las terapias combinadas (orales más tópicas) suelen ofrecer las tasas de curación más altas y menores tasas de recurrencia.
¿Puede volver la onicomicosis después del tratamiento?
Sí, las recurrencias son frecuentes (25-50%). Factores de riesgo como la edad, la diabetes, la inmunosupresión y la reinfección (por ejemplo, por pie de atleta no tratado) aumentan el riesgo. Mantener una buena higiene y tratar cualquier infección fúngica concomitante es clave.
Conclusión
La onicomicosis es una infección común y a menudo persistente que requiere un diagnóstico preciso y un plan de tratamiento individualizado. Si bien existen múltiples opciones terapéuticas, desde lacas tópicas hasta potentes fármacos orales, la clave para la eficacia radica en seleccionar la estrategia adecuada según el tipo y la gravedad de la infección, así como las características del paciente. Para casos leves, los tratamientos tópicos modernos pueden ser suficientes. Sin embargo, para infecciones más extensas o severas, los antifúngicos orales, como la terbinafina y el itraconazol, son esenciales. Las terapias combinadas, que unen la acción sistémica de los fármacos orales con la acción localizada de los tópicos, están emergiendo como la opción más potente y prometedora para aumentar las tasas de curación y reducir las recurrencias, especialmente en afecciones más complejas. Consultar a un profesional de la salud para obtener un diagnóstico correcto y un plan de tratamiento personalizado es el primer y más importante paso para liberarse de los hongos en las uñas.
Si quieres conocer otros artículos parecidos a ¿Adiós a los Hongos? Tratamientos Efectivos puedes visitar la categoría Salud.

Conoce mas Tipos