04/01/2010
El Síndrome de Kartagener es una afección genética poco frecuente que representa un desafío tanto para el diagnóstico como para el tratamiento. Caracterizado por una tríada de síntomas distintivos, surge de alteraciones en estructuras microscópicas esenciales para el movimiento de fluidos y la correcta orientación de los órganos durante el desarrollo embrionario. Comprender esta enfermedad es fundamental para ofrecer una atención integral y mejorar el pronóstico de los pacientes afectados.
Esta condición es una variante de la Discinesia Ciliar Primaria (DCP), un trastorno hereditario que afecta la estructura y función de los cilios móviles. Los cilios son pequeñas proyecciones filamentosas presentes en la superficie de muchas células, incluyendo las del sistema respiratorio, las trompas de Falopio y los flagelos de los espermatozoides. Su movimiento coordinado es crucial para el aclaramiento mucociliar, el transporte de gametos y la determinación de la lateralidad de los órganos durante la embriogénesis.
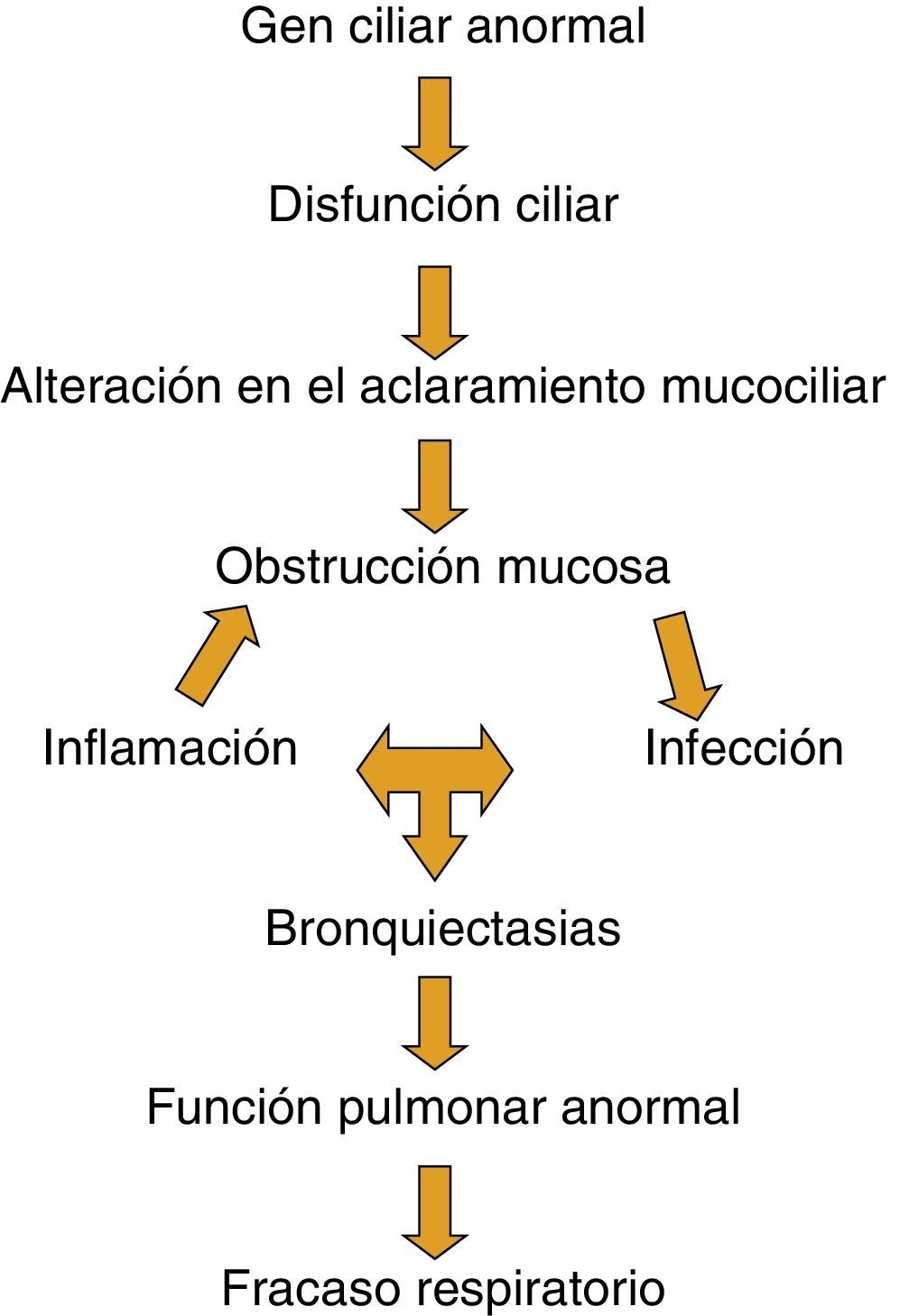
Cuando los cilios no funcionan correctamente, el cuerpo no puede eliminar eficazmente el moco y las partículas inhaladas de las vías respiratorias, lo que lleva a infecciones crónicas y daño pulmonar. Además, la alteración en los cilios nodales durante el desarrollo fetal puede resultar en una inversión de la posición de los órganos internos.
- ¿Qué es la Tríada del Síndrome de Kartagener?
- Entendiendo la Discinesia Ciliar Primaria (DCP)
- Síntomas del Síndrome de Kartagener: Más Allá de la Tríada
- Diagnóstico del Síndrome de Kartagener: Un Camino Complejo
- Manejo del Síndrome de Kartagener: Estrategias Actuales
- Síndrome de Kartagener y Fertilidad
- Pronóstico y Perspectivas a Largo Plazo
- Preguntas Frecuentes sobre el Síndrome de Kartagener
¿Qué es la Tríada del Síndrome de Kartagener?
Históricamente, el Síndrome de Kartagener se define por la presencia simultánea de tres manifestaciones clínicas clave:
- Situs inversus: Una condición en la que los órganos internos principales (como el corazón, el hígado y el estómago) están colocados en el lado opuesto del cuerpo al habitual. Puede ser completo (situs inversus totalis) o parcial.
- Sinusitis crónica: Inflamación e infección persistente de los senos paranasales, que se manifiesta con síntomas como congestión nasal, rinorrea espesa y dolor facial.
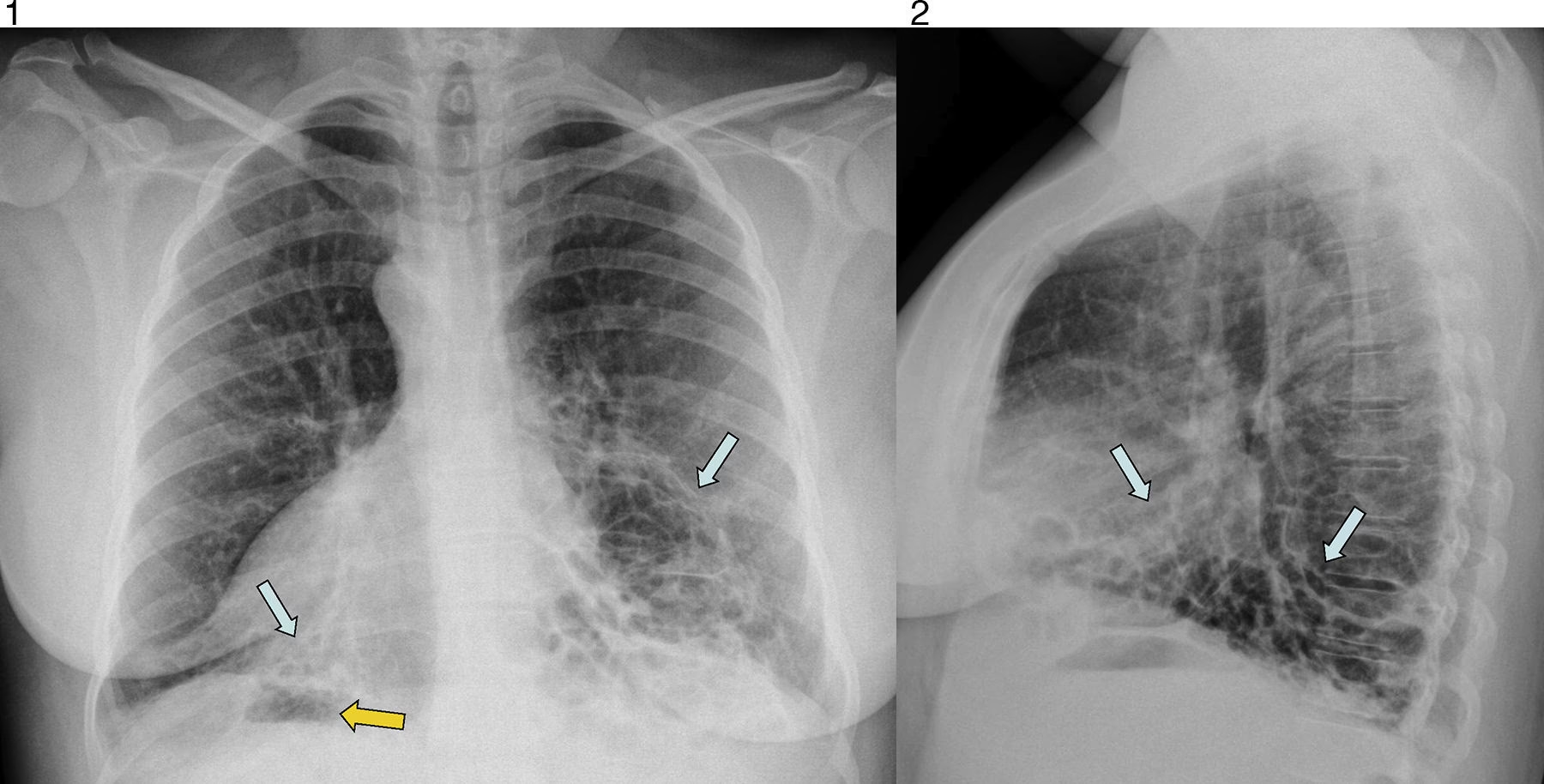
- Bronquiectasias: Dilataciones anormales e irreversibles de los bronquios, que dificultan la eliminación de secreciones y aumentan el riesgo de infecciones recurrentes y daño pulmonar progresivo.
Aunque la tríada es característica, no todos los pacientes con DCP presentan situs inversus. Cuando la DCP se asocia con situs inversus, se denomina específicamente Síndrome de Kartagener. Su incidencia se estima en aproximadamente 1 de cada 32.000 nacimientos.
Entendiendo la Discinesia Ciliar Primaria (DCP)
La DCP subyace al Síndrome de Kartagener y es la causa directa de los problemas respiratorios y de fertilidad. Se trata de un trastorno genético autosómico recesivo, lo que significa que una persona debe heredar dos copias alteradas de un gen (una de cada padre) para desarrollar la enfermedad. Se han identificado mutaciones en múltiples genes implicados en la formación y función de los cilios, como DNAH5, DNAI1 y DNAH11, entre otros.
Estas mutaciones provocan defectos en la estructura del axonema ciliar, la parte central del cilio compuesta por microtúbulos y proteínas motoras como la dineína. La ausencia o alteración de los brazos de dineína, por ejemplo, puede resultar en cilios inmóviles o con movimientos descoordinados e ineficaces. Este movimiento ciliar defectuoso o ausente impacta directamente en la capacidad del sistema respiratorio para limpiarse.
Síntomas del Síndrome de Kartagener: Más Allá de la Tríada
Aunque la tríada es el sello distintivo, los pacientes con Síndrome de Kartagener experimentan una gama más amplia de síntomas a lo largo de su vida, principalmente relacionados con la disfunción ciliar en diversas partes del cuerpo:
Manifestaciones Respiratorias
- Infecciones respiratorias recurrentes: Desde la infancia temprana, los pacientes sufren episodios repetidos de bronquitis, neumonía y exacerbaciones de las bronquiectasias.
- Tos crónica con expectoración: La dificultad para eliminar el moco lleva a una producción constante de esputo, a menudo espeso y purulento, como se observó en el caso de la paciente ecuatoriana con broncorrea habitual.
- Rinorrea crónica: Secreción nasal persistente, a menudo mucoide y espesa, secundaria a la sinusitis crónica.
- Otitis media crónica o recurrente: La disfunción ciliar en la trompa de Eustaquio predispone a infecciones del oído medio, efusión y, a largo plazo, problemas auditivos.
- Dificultad respiratoria neonatal: Algunos recién nacidos presentan distrés respiratorio al nacer, lo cual puede ser un signo temprano de DCP/Kartagener.
- Sibilancias y crepitantes: La obstrucción de las vías aéreas por moco y la inflamación causan ruidos pulmonares audibles durante la auscultación.
Manifestaciones Extrapulmonares
- Situs inversus: Como parte de la tríada, es una característica clave. Puede ser total o afectar solo a algunos órganos.
- Problemas de fertilidad: Es una manifestación común, afectando tanto a hombres como a mujeres (detallado más adelante).
- Otras manifestaciones mencionadas en la literatura, aunque menos detalladas en el texto proporcionado, pueden incluir problemas renales o del sistema nervioso central en algunos casos asociados a DCP compleja.
Los síntomas suelen estar presentes desde la infancia y pueden agravarse con la edad si no se manejan adecuadamente, llevando a un deterioro progresivo de la función pulmonar.

Diagnóstico del Síndrome de Kartagener: Un Camino Complejo
El diagnóstico del Síndrome de Kartagener puede ser un desafío debido a su rareza y a la superposición de síntomas con otras enfermedades respiratorias crónicas, como la fibrosis quística o el asma. La sospecha clínica es crucial, especialmente ante la presencia de infecciones respiratorias recurrentes, bronquiectasias inexplicables y, sobre todo, el hallazgo de situs inversus.
Una vez que existe la sospecha, se requieren pruebas específicas para confirmar la disfunción ciliar. El diagnóstico definitivo a menudo requiere la realización de varias pruebas en centros especializados:
| Prueba Diagnóstica | Qué Evalúa | Características Clave (según texto) |
|---|---|---|
| Medición de Óxido Nítrico Nasal | Producción de NO en vías aéreas superiores | Valores significativamente disminuidos (5-20% de lo normal). Útil como prueba de tamizaje. No definitivo, otras condiciones pueden disminuirlo. |
| Prueba de Sacarina | Tiempo de aclaramiento mucociliar | Se coloca una microtableta en la nariz y se mide el tiempo hasta sentir el sabor. Poco costosa. Confiabilidad y aplicación en niños pueden ser complicadas. Prueba de tamizaje. |
| Análisis del Patrón de Latido Ciliar (Videomicroscopia de Alta Velocidad) | Función y movimiento ciliar in vitro | Se analiza el movimiento de cilios de muestras de epitelio nasal o bronquial. Alta sensibilidad y especificidad (100% y 93%). Posibles falsos negativos si hay alteraciones estructurales con movimiento aparentemente normal. |
| Microscopia Electrónica de Transmisión | Estructura ultraestructural del cilio | Permite identificar defectos estructurales como ausencia de brazos de dineína o alteraciones en los microtúbulos. Alta especificidad (100%). Hasta el 21% de pacientes con DCP pueden tener estructura ciliar normal. Requiere equipo costoso y experticia. |
| Pruebas Genéticas | Mutaciones en genes asociados a DCP | Permiten identificar mutaciones genéticas específicas (ej. DNAH5, DNAI1, DNAH11). Útil en investigación y estudio de fenotipos. No se recomienda como abordaje clínico rutinario debido a la complejidad genética. |
Es importante destacar que el diagnóstico puede requerir múltiples muestras y evaluaciones en diferentes momentos, ya que las infecciones pueden causar alteraciones ciliares secundarias transitorias que podrían confundirse con DCP.
Manejo del Síndrome de Kartagener: Estrategias Actuales
Actualmente, no existe una cura para el Síndrome de Kartagener. El tratamiento se centra en el manejo de los síntomas, la prevención de infecciones y la preservación de la función pulmonar y de otros órganos afectados. Las estrategias terapéuticas se basan en gran medida en las utilizadas para otras enfermedades con problemas de aclaramiento mucociliar, como la fibrosis quística.
Medidas Generales
- Higiene Bronquial y Fisioterapia Respiratoria: Fundamentales para ayudar a movilizar y eliminar las secreciones de las vías respiratorias. Esto puede incluir técnicas de drenaje postural, percusión, vibración y ejercicios respiratorios.
- Evitar la exposición a irritantes: Es crucial evitar el tabaquismo (activo y pasivo) y otros contaminantes del aire que puedan dañar aún más las vías respiratorias.
- Vacunación: Se recomienda la vacunación anual contra la influenza y la vacunación contra el neumococo para reducir el riesgo de infecciones respiratorias graves.
Terapia Antibiótica
El uso de antibióticos es esencial para tratar las infecciones bacterianas recurrentes y las exacerbaciones agudas.
- Se recomienda la toma regular de cultivos de esputo (por ejemplo, cada tres meses) para identificar los patógenos presentes y guiar el tratamiento antibiótico.
- Los antibióticos deben iniciarse tempranamente ante signos de exacerbación. Los patógenos más comunes son Haemophilus influenzae, Streptococcus pneumoniae, Streptococcus aureus, y en adultos, Pseudomonas aeruginosa.
- La detección de Pseudomonas aeruginosa requiere esfuerzos para su erradicación debido a su asociación con un peor pronóstico y deterioro de la función pulmonar.
- No hay evidencia sólida para el uso profiláctico rutinario de antibióticos a bajas dosis, aunque el uso de azitromicina podría considerarse en pacientes con bronquiectasias y exacerbaciones frecuentes por sus propiedades antiinflamatorias y moduladoras, además de su efecto antibiótico.
Otras Terapias Respiratorias
- Broncodilatadores y Corticoides Inhalados: No se recomiendan de forma rutinaria a menos que haya evidencia de broncoespasmo o asma concomitante.
- Nebulizaciones con Solución Salina: El uso de solución salina normal o hipertónica nebulizada puede ayudar a hidratar las secreciones y facilitar su eliminación, aunque la evidencia de beneficio es variable.
- Evitar rhDNasa: A diferencia de la fibrosis quística, la dornasa alfa nebulizada (rhDNasa) no está indicada y puede aumentar los efectos adversos.
Seguimiento y Monitorización
Un seguimiento regular es vital para evaluar la progresión de la enfermedad y ajustar el tratamiento:
- Evaluación periódica de los síntomas respiratorios y extrapulmonares.
- Espirometrías anuales para monitorizar la función pulmonar (FEV1 es un indicador clave).
- Cultivos de esputo regulares (cada 3-6 meses) para identificar patógenos y monitorizar la colonización bacteriana.
- Tomografía Computarizada (TC) de alta resolución anual o periódica para evaluar la extensión y progresión de las bronquiectasias.
Existen herramientas de predicción de riesgo como las reglas FACED y BSI, desarrolladas para bronquiectasias no asociadas a fibrosis quística, que pueden ayudar a estratificar el riesgo de mortalidad en estos pacientes.
Manejo de Manifestaciones Extrapulmonares
- Otitis media: Requiere tratamiento antibiótico adecuado y oportuno.
- Sinusitis: Se maneja con antibióticos para las infecciones agudas. Los lavados nasales con solución salina y los corticoides nasales pueden ofrecer alivio sintomático.
Síndrome de Kartagener y Fertilidad
La disfunción ciliar y flagelar asociada a la DCP/Kartagener tiene un impacto significativo en la fertilidad.
Infertilidad Masculina
Aproximadamente el 50% de los hombres con DCP presentan infertilidad. Esto se debe a la alteración en la estructura y movilidad de los flagelos de los espermatozoides, que son similares a los cilios. Aunque los espermatozoides suelen estar vivos, su incapacidad para moverse (astenozoospermia o astenospermia) impide que puedan alcanzar y fecundar el óvulo de forma natural.
La solución para lograr un embarazo en estos casos es recurrir a técnicas de reproducción asistida, específicamente la Fecundación in Vitro con Inyección Intracitoplasmática de Espermatozoides (FIV-ICSI). En este procedimiento, se selecciona un espermatozoide viable y se inyecta directamente en el óvulo en el laboratorio, superando el problema de la movilidad espermática.
Infertilidad Femenina
Aunque menos estudiada que la masculina, la infertilidad también es común en mujeres con Síndrome de Kartagener. El problema principal radica en la disfunción de los cilios presentes en el epitelio de las trompas de Falopio. Estos cilios son esenciales para el transporte del óvulo desde el ovario hasta el útero y del embrión resultante hacia el útero para la implantación.
La alteración en el movimiento ciliar tubárico dificulta la captación del óvulo tras la ovulación y su desplazamiento. Esto también aumenta el riesgo de embarazo ectópico, ya que el embrión puede quedarse retenido en la trompa. Al igual que en los hombres, la Fecundación in Vitro (FIV) es el tratamiento de elección. Al extraer los óvulos y fecundarlos en el laboratorio, y luego transferir el embrión directamente al útero, se sortea el problema del transporte tubárico.
Pronóstico y Perspectivas a Largo Plazo
El pronóstico del Síndrome de Kartagener es variable y depende en gran medida de la gravedad de la enfermedad, la precocidad del diagnóstico y la calidad del manejo recibido. Dado que a menudo el diagnóstico se retrasa, el daño pulmonar puede estar avanzado en el momento de iniciar un tratamiento adecuado.
La historia natural de la enfermedad aún no se comprende completamente, y faltan estudios a gran escala que evalúen el impacto a largo plazo de las diferentes intervenciones terapéuticas. Un estudio observacional a tres décadas encontró que la función pulmonar (medida por el FEV1) se mantiene estable en el 60% de los pacientes, se deteriora en el 30% y mejora solo en el 10%.
Aunque la expectativa de vida en general se considera cercana a la de la población sana con un manejo óptimo, la enfermedad puede ser grave en algunos casos, llevando a insuficiencia respiratoria crónica. En las situaciones más severas y con deterioro pulmonar avanzado, el trasplante de pulmón puede ser una opción a considerar.

La atención a los pacientes con Síndrome de Kartagener idealmente debe ser multidisciplinaria e involucrar a especialistas como neumólogos, otorrinolaringólogos, fisioterapeutas, genetistas y especialistas en fertilidad. La creación de centros especializados en DCP se considera fundamental para ofrecer una atención integral, mejorar el seguimiento, la educación del paciente y fomentar la investigación sobre esta enfermedad rara.
Preguntas Frecuentes sobre el Síndrome de Kartagener
¿El Síndrome de Kartagener es hereditario?
Sí, el Síndrome de Kartagener es una enfermedad genética. Se hereda con un patrón autosómico recesivo, lo que significa que ambos padres deben ser portadores de una mutación en un gen relacionado para que su hijo tenga un 25% de probabilidad de heredar las dos copias mutadas y desarrollar el síndrome.
¿Cómo afecta el Síndrome de Kartagener a la fertilidad femenina?
En las mujeres con Síndrome de Kartagener, la disfunción de los cilios en las trompas de Falopio dificulta el movimiento normal del óvulo desde el ovario hasta el útero. Esto puede causar infertilidad o aumentar el riesgo de embarazo ectópico (cuando el embrión se implanta fuera del útero, generalmente en la trompa).
¿Cómo afecta el Síndrome de Kartagener a la fertilidad masculina?
En los hombres, el Síndrome de Kartagener causa alteraciones en la estructura y función de los flagelos de los espermatozoides. Esto resulta en una movilidad espermática reducida o ausente (astenozoospermia), lo que impide que los espermatozoides puedan desplazarse por sí solos para alcanzar y fecundar el óvulo.
¿Cuál es el pronóstico del Síndrome de Kartagener?
El pronóstico es variable. Con un diagnóstico temprano y un manejo multidisciplinario adecuado, muchos pacientes pueden llevar una vida casi normal, aunque requieran tratamientos constantes para controlar los síntomas respiratorios. Sin embargo, en casos severos, la enfermedad pulmonar puede progresar y llevar a complicaciones graves, incluyendo la necesidad de un trasplante pulmonar.
El Síndrome de Kartagener es una enfermedad compleja que requiere un enfoque especializado para su manejo. La investigación continua, como la que se lleva a cabo en registros como el European Bronchiectasis Registry, es fundamental para mejorar nuestra comprensión y desarrollar terapias más efectivas en el futuro.
Si quieres conocer otros artículos parecidos a Síndrome de Kartagener: Manejo y Pronóstico puedes visitar la categoría Acupuntura.

Conoce mas Tipos