20/02/2014
El Síndrome de Dolor Regional Complejo (SDRC) es una condición crónica de dolor que generalmente afecta un brazo o una pierna, a menudo después de una lesión, cirugía, accidente cerebrovascular o ataque cardíaco. Se considera que el SDRC es el resultado de una respuesta anormal del cuerpo a una lesión. Aunque es relativamente poco común, su impacto puede ser devastador, generando un dolor intenso y desproporcionado que se extiende más allá del sitio de la lesión inicial. Este síndrome, conocido previamente por otros nombres como causalgia o distrofia simpática refleja, fue unificado bajo la nomenclatura actual por la International Association for the Study of Pain (IASP) en 1994 para facilitar su estudio y comprensión.
El SDRC se clasifica en dos tipos principales: Tipo I, que ocurre después de una lesión que no daña directamente los nervios del área afectada; y Tipo II, que sigue a una lesión nerviosa específica. Ambos tipos comparten síntomas similares, pero la presencia o ausencia de una lesión nerviosa evidente marca la diferencia. A pesar de décadas de investigación, los mecanismos exactos que desencadenan y perpetúan el SDRC siguen siendo objeto de estudio, involucrando complejas interacciones entre el sistema nervioso, el sistema inmunológico y los factores psicológicos.
- Epidemiología y Factores de Riesgo del SDRC
- La Fisiopatología Detrás del Dolor Complejo
- Manifestaciones Clínicas del SDRC
- Las Tres Etapas Clásicas del SDRC
- Diagnóstico del SDRC: Un Enfoque Clínico
- Opciones de Tratamiento para el SDRC
- El SDRC y las Restricciones Laborales
- Preguntas Frecuentes sobre el SDRC
Epidemiología y Factores de Riesgo del SDRC
El SDRC no es una condición extremadamente común, pero su incidencia varía según los estudios y las poblaciones. Se estima que su prevalencia tras una fractura puede oscilar significativamente. Un estudio en los Países Bajos reportó una incidencia de 26.2 casos por cada 100,000 habitantes por año, mientras que otro en Estados Unidos encontró una incidencia de 5.46 casos por 100,000 habitantes por año. Afecta más a mujeres que a hombres (en una proporción de 2-3:1) y suele manifestarse con mayor frecuencia entre la quinta y séptima décadas de vida, predominantemente en las extremidades superiores.
Aunque en un pequeño porcentaje de casos (5-10%) el SDRC parece aparecer espontáneamente, la mayoría de las veces está precedido por un evento desencadenante. Los traumas, como fracturas (asociadas hasta en el 40% de los casos) o esguinces (10%), son causas frecuentes. La cirugía también puede ser un desencadenante, incluyendo procedimientos comunes como la descompresión del nervio mediano. Lesiones radiculares o de la médula espinal también se han asociado con el desarrollo de SDRC. Curiosamente, no existe una correlación clara entre la gravedad del evento inicial y la severidad del SDRC resultante, lo que sugiere la influencia de otros factores.
Se postula que factores psicológicos y genéticos podrían predisponer a ciertas personas a desarrollar SDRC. Algunos estudios han encontrado que pacientes con SDRC reportan haber experimentado eventos estresantes en los meses cercanos al inicio de los síntomas. Aunque no se ha identificado un perfil psicológico predisponente definitivo, los rasgos ansiosos de personalidad pueden estar presentes. La investigación genética es aún incipiente, pero se ha sugerido una predisposición familiar y posibles asociaciones con genes relacionados con la inflamación, aunque los hallazgos no son concluyentes.
La Fisiopatología Detrás del Dolor Complejo
La complejidad del SDRC radica en la intrincada red de alteraciones fisiopatológicas que parecen converger en su desarrollo. Se cree que están implicadas la inflamación neurogénica, la disfunción autonómica y cambios en la plasticidad neuronal del sistema nervioso central.
La inflamación en el SDRC, a menudo desproporcionada y sin los marcadores inflamatorios típicos en sangre, parece tener un origen neurogénico. Las fibras nerviosas C, además de transmitir señales de dolor, tienen una función neurosecretora. Cuando se activan de forma retrógrada, liberan neuropéptidos como la sustancia P y el CGRP (péptido relacionado con el gen de la calcitonina). Estos mediadores provocan edema, vasodilatación, eritema e hipertermia, síntomas característicos de las fases iniciales. El CGRP se ha asociado con alteraciones autonómicas como la hiperhidrosis, y la sustancia P con la regulación de los osteoclastos y la osteoporosis localizada.
La disfunción autonómica es otra pieza clave. Inicialmente, puede haber una inhibición del sistema nervioso simpático (SNS) que causa vasodilatación. En fases crónicas, predomina la vasoconstricción y la disminución de la temperatura. La conexión entre el SNS y las vías del dolor no está completamente clara, pero parece que la activación de los alfa-adrenorreceptores en la piel por la noradrenalina liberada puede hipersensibilizar las fibras nerviosas aferentes, perpetuando el dolor.
Las alteraciones sensoriales y motoras que van más allá de un territorio nervioso específico sugieren la participación del sistema nervioso central (SNC). Estudios de resonancia magnética han mostrado una reorganización del córtex somatosensorial en pacientes con SDRC, donde la representación de la zona afectada disminuye. Esta reorganización se correlaciona con la severidad del dolor y la hiperalgesia. Además, se observa una mayor activación de áreas cerebrales relacionadas con el procesamiento emocional del dolor y áreas motoras. La sensibilización central y las alteraciones de la plasticidad neuronal explican la complejidad de los síntomas y la cronificación del dolor.
Manifestaciones Clínicas del SDRC
Los síntomas del SDRC son variados y pueden cambiar con el tiempo. Afectan los sistemas autonómico, sensorial y motor:
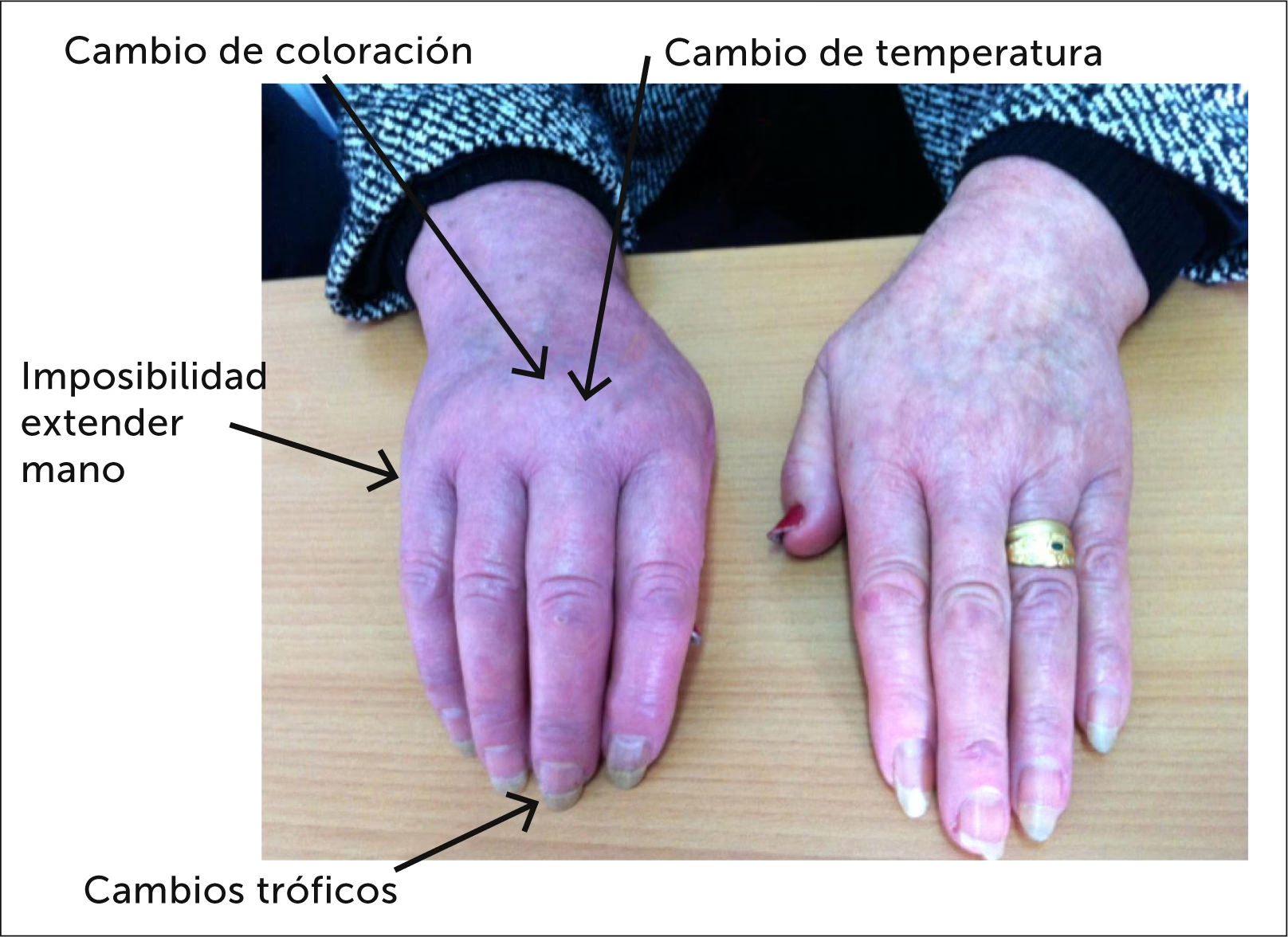
- Alteraciones autonómicas: Incluyen edema distal (común, inicialmente blando, luego duro), cambios en la temperatura cutánea (a menudo más caliente al principio, luego fría), cambios de coloración (rojiza/eritematosa inicialmente, luego pálida o cianótica), fenómenos sudomotores como hiperhidrosis (sudoración excesiva), cambios en el vello y las uñas (crecimiento acelerado o cambios en textura), y atrofia cutánea, muscular y ósea en fases avanzadas.
- Alteraciones sensoriales: El dolor es el síntoma principal y casi siempre presente. Es un dolor regional, que sobrepasa un territorio nervioso, a menudo descrito como quemante, punzante o urente. Puede ser espontáneo o evocado, y desproporcionado al estímulo. La hiperalgesia (dolor severo ante estímulos dolorosos leves) y la alodinia (dolor ante estímulos no dolorosos como el roce) son también muy frecuentes.
- Alteraciones motoras: Debilidad muscular, dificultad para movimientos complejos, temblor esencial (hasta en el 50%), mioclonías y distonía (más frecuentes en SDRC tipo II). El edema y el dolor limitan la movilidad, y en fases crónicas la atrofia y las contracturas pueden causar rigidez articular.
Las Tres Etapas Clásicas del SDRC
Aunque la evolución del SDRC puede ser variable y no todos los pacientes siguen un patrón lineal, clásicamente se describen tres fases clínicas:
Fase Aguda o Inflamatoria
Es la fase inicial, donde predominan los signos de inflamación neurogénica. El dolor es intenso y se acompaña de hiperalgesia y alodinia. La extremidad afectada presenta edema blando y congestivo, y la piel suele estar caliente, seca y enrojecida (hiperemia). Puede haber espasmo y debilidad muscular. Inicialmente se afecta la zona distal, pero los síntomas pueden extenderse proximalmente. Las alteraciones tróficas y sudomotoras comienzan a aparecer, pudiendo observarse piel sudada, fría y cianótica a medida que avanza esta fase.
Fase Distrófica
En esta etapa, que puede durar varios meses, los trastornos vasomotores y vegetativos se vuelven más prominentes. Persiste el dolor, a menudo acompañado de rigidez articular. El edema se vuelve más duro y profundo. Son característicos la hiperhidrosis, la frialdad y cianosis de la piel. Se observan cambios en el crecimiento del vello y estrías cutáneas. La atrofia muscular y ósea se hace más evidente, limitando aún más la movilidad articular. Las alteraciones motoras como distonía o mioclonías pueden ser más notables.
Fase Atrófica
Esta es la fase crónica, que puede desarrollarse meses o años después del inicio. El dolor y los síntomas vegetativos pueden disminuir en intensidad, aunque persisten. Sin embargo, predominan las secuelas de la cronicidad: atrofia severa de la piel, el tejido subcutáneo, los músculos y los huesos. Se produce retracción muscular, rigidez articular y, en casos extremos, anquilosis (fusión de la articulación). La extremidad afectada puede volverse fría, pálida o cianótica de forma permanente.
La siguiente tabla resume las manifestaciones clínicas típicas en cada fase, aunque es importante recordar que esta progresión puede variar considerablemente entre individuos:
| Fase Evolutiva | Alteraciones Sensoriales | Alteraciones Autonómicas | Alteraciones Motoras |
|---|---|---|---|
| Fase Aguda Inflamatoria | Dolor ++, hiperalgesia, alodinia | Edema distal blando, hiperemia, cambios color, atrofia ósea +/- | Espasmo muscular, debilidad, dificultad movilidad |
| Fase Distrófica | Dolor, hiperalgesia | Edema duro, hiperhidrosis, cianosis, cambios vello/uñas, estrías | Distonia, atrofia/debilidad muscular ++, mayor limitación movilidad |
| Fase Atrófica | Dolor +/- | Frialdad, cianosis, atrofia cutánea, muscular y ósea | Atrofia/retracción muscular, rigidez articular, anquilosis |
Diagnóstico del SDRC: Un Enfoque Clínico
El diagnóstico del SDRC es fundamentalmente clínico. No existe una única prueba de laboratorio o de imagen que confirme definitivamente la condición. Los criterios diagnósticos más utilizados son los criterios de Budapest de la IASP (revisados en 2007). Estos criterios se basan en la presencia de un dolor regional continuo y desproporcionado, asociado a síntomas y signos en al menos tres y dos de cuatro categorías respectivamente: sensoriales (hiperestesia, alodinia), vasomotores (asimetría de temperatura o color), sudomotores (edema, cambios en la sudoración) y motores/tróficos (disminución de movilidad, disfunción motora, cambios en piel/vello/uñas).
Es crucial que el médico descarte otras condiciones que puedan explicar los síntomas, como infecciones, trombosis, enfermedades reumáticas o lesiones nerviosas específicas. Si bien las pruebas complementarias como la radiografía simple (para osteoporosis), la gammagrafía ósea (para alteraciones vasculares) o la termografía pueden aportar información de apoyo, el pilar del diagnóstico sigue siendo la evaluación clínica detallada.
Opciones de Tratamiento para el SDRC
El tratamiento del SDRC es un desafío y requiere un enfoque multidisciplinar. El objetivo principal no es solo controlar el dolor, sino también restaurar la función de la extremidad afectada y mejorar la calidad de vida del paciente. Un equipo que incluya médicos especialistas en dolor, fisioterapeutas, terapeutas ocupacionales y psicólogos es ideal.
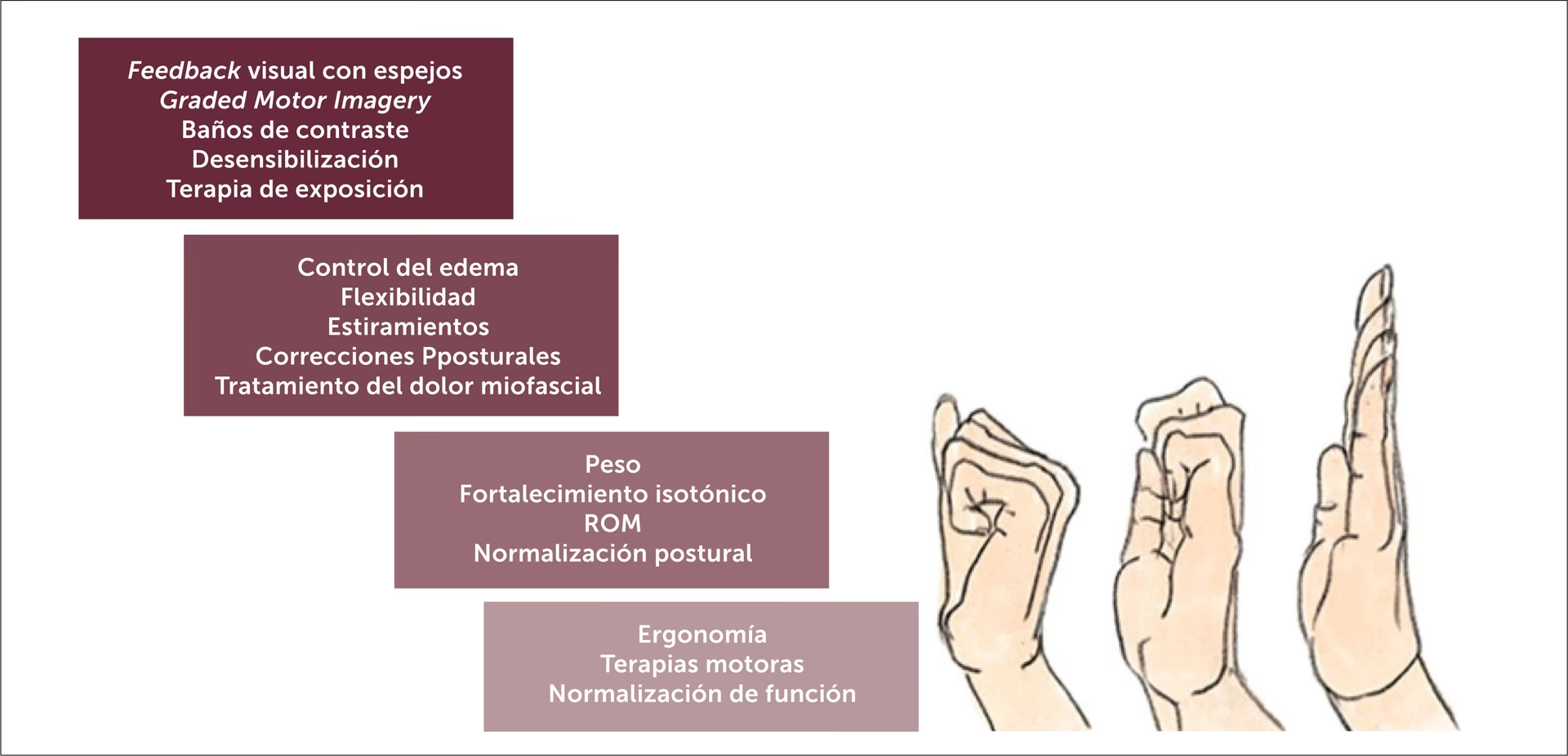
Tratamiento Rehabilitador
La rehabilitación temprana e intensiva es fundamental. La fisioterapia ayuda a mantener la movilidad, reducir el edema y disminuir la rigidez. Técnicas como el drenaje linfático pueden ser útiles para el edema. La terapia ocupacional se enfoca en mejorar la función y coordinación para las actividades diarias. La terapia del espejo ha demostrado ser prometedora en algunos estudios, especialmente en fases tempranas, al ayudar al cerebro a 'reprogramar' la percepción de la extremidad afectada.
Tratamiento Farmacológico
Existe una amplia gama de fármacos utilizados, a menudo sin estudios controlados específicos para SDRC, sino basados en su eficacia para el dolor neuropático u otros síntomas:
- AINEs: Útiles inicialmente para la inflamación, pero no específicos para el dolor neuropático del SDRC.
- Opioides: Para dolor moderado a severo, pero su uso a largo plazo requiere precaución.
- Adyuvantes: Antidepresivos (tricíclicos) y antiepilépticos (gabapentina, pregabalina) son pilares en el manejo del dolor neuropático.
- Glucocorticoides: Efectivos en las fases iniciales con inflamación y edema.
- Bifosfonatos: Pueden ser útiles para reducir el dolor, el edema y mejorar la movilidad, posiblemente actuando sobre la reabsorción ósea y la inflamación.
- Limpiadores de radicales libres: Vitamina C y N-acetilcisteína han mostrado potencial en la prevención y tratamiento temprano. El dimetil sulfóxido (DMSO) tópico puede ayudar en fases agudas.
- Ketamina: Un anestésico con efecto sobre receptores NMDA. Usado en unidades especializadas para dolor severo, pero con limitaciones por efectos secundarios y falta de estudios a largo plazo.
- Otros: Calcitonina (efectos variables), vasodilatadores (eficacia no demostrada), anestésicos tópicos (para alodinia/hiperalgesia).
Técnicas Intervencionistas
Estas técnicas buscan modular la actividad nerviosa y reducir el dolor:
- Bloqueos Nerviosos Simpáticos: Bloqueo del ganglio estrellado (brazo) o bloqueo simpático lumbar (pierna). Pueden proporcionar alivio temporal del dolor y mejorar la movilidad, permitiendo una fisioterapia más intensiva. Son más efectivos en fases tempranas.
- Simpatectomía: Destrucción de los nervios simpáticos mediante radiofrecuencia o cirugía. Considerada en casos seleccionados, pero con riesgo de recurrencia del dolor o desarrollo de neuralgia post-simpatectomía.
- Neuroestimulación Medular: Implante de electrodos en la médula espinal para modular las señales de dolor. Una opción para dolor severo e invalidante refractario a otros tratamientos.
- Perfusiones Intratecales: Administración de fármacos (morfina, clonidina, anestésicos locales) directamente en el espacio intratecal mediante una bomba implantada. Reservado para casos muy severos y refractarios.
El SDRC y las Restricciones Laborales
El impacto del SDRC en la capacidad laboral es significativo y a menudo complejo. Modificar las actividades laborales es un componente crucial del manejo. El objetivo es mantener al paciente lo más activo posible, incluyendo su participación en el trabajo, ya que esto es beneficioso tanto clínica como psicológicamente. Sin embargo, es vital evitar actividades que exacerben significativamente el dolor.
La evaluación de la capacidad laboral en el contexto del SDRC implica considerar tres conceptos clave: 'Riesgo', 'Capacidad' y 'Tolerancia'.
- Riesgo: Se refiere a lo que un paciente *puede* hacer físicamente, pero *no debe* hacer debido a la alta probabilidad de sufrir consecuencias graves o exacerbar significativamente la condición. Los proveedores de atención médica establecen límites de trabajo basados en esta evaluación.
- Capacidad: Describe lo que un paciente es físicamente capaz de lograr en términos de rango de movimiento, fuerza, resistencia, etc.
- Tolerancia: Este es un factor determinado por el paciente (no por el clínico). Se refiere a la disposición del paciente a soportar los síntomas persistentes y si los beneficios del trabajo superan el costo en términos de dolor y otros síntomas.
Decidir si se necesitan cambios en las actividades laborales a menudo comienza con una conversación con el paciente sobre el control que tiene sobre sus tareas. Si el trabajador puede recibir ayuda de otros o modificar su entorno, quizás no sea necesario imponer restricciones formales, incluso si el dolor es incapacitante en ciertas situaciones.
Una inspección y análisis del lugar de trabajo por parte de un profesional de la salud con experiencia puede ser muy útil para evaluar las tareas y las posibilidades de adaptación. Las adaptaciones deben tener en cuenta las exigencias físicas específicas del trabajo y la seguridad del paciente.
Puede ser necesario prescribir niveles de actividad o restricciones que sean más altos de lo que el paciente *siente* que puede manejar, especialmente si el reposo total u otras formas de inactividad prolongada son contraproducentes. En estos casos, es fundamental educar al paciente sobre el SDRC y la importancia de mantenerse activo como parte de su recuperación funcional.
Las restricciones laborales comunes, especialmente en las etapas iniciales de casos severos, pueden incluir:
- Para afectación de la extremidad superior: Limitar las horas de trabajo (ej. 2 horas/día), limitar el levantamiento de peso (ej. 5 libras o menos), evitar actividades repetitivas o que requieran fuerza (empujar, tirar) con la mano afectada.
- Para afectación de la extremidad inferior o columna: Limitar las horas de trabajo (ej. 2 horas/día), limitar el levantamiento de peso (ej. 10 libras o menos), permitir cambios frecuentes entre estar de pie y sentado según sea necesario.
Estas restricciones iniciales suelen reevaluarse semanalmente al principio del tratamiento. Se recomiendan aumentos graduales en la actividad para que los pacientes puedan mantener o recuperar su nivel óptimo de función. Es importante comunicar al paciente desde el principio que las restricciones se irán relajando a medida que mejore. Comunicar los cambios previstos para la semana siguiente (como aumentar los componentes del programa de ejercicios) ayuda al paciente a anticipar y participar activamente en su rehabilitación.
Dado que el SDRC varía enormemente entre individuos en cuanto a síntomas y funcionalidad, casi todos los pacientes requieren una personalización de las limitaciones. La comunicación con el empleador también es crucial para facilitar la reintegración laboral.
El profesional de la salud puede ayudar a pacientes y empleadores aclarando que:
- Es común que los pacientes experimenten más dolor incluso realizando tareas "ligeras" en las primeras etapas de la rehabilitación.
- Los aumentos en las sensaciones deben ser atendidos, y las causas de aumentos significativos en el dolor deben abordarse. Sin embargo, un aumento en el dolor en personas con SDRC no siempre indica una lesión adicional.
- Cualquier limitación tiene como objetivo dar tiempo para que el ejercicio aumente la tolerancia a la actividad.
- Este programa de rehabilitación también ayudará al paciente a recuperar sus funciones normales no laborales.
Documentar las restricciones de actividad, incluso si el empleador no tiene un programa formal de trabajo ligero, es importante. Proporciona orientación clara al paciente sobre lo que puede y no puede hacer, tanto en el trabajo como en casa.
Preguntas Frecuentes sobre el SDRC
- ¿El SDRC es curable?
- El SDRC es una condición crónica compleja. Si bien la recuperación completa es posible, especialmente si se diagnostica y trata tempranamente, muchos pacientes experimentan síntomas persistentes. El objetivo del tratamiento es controlar el dolor, restaurar la función y mejorar la calidad de vida.
- ¿Qué causa el SDRC?
- La causa exacta no se conoce por completo. Generalmente se desencadena por una lesión (fractura, cirugía, trauma), pero la respuesta del cuerpo es anormal, involucrando inflamación neurogénica, disfunción del sistema nervioso simpático y cambios en el cerebro y la médula espinal.
- ¿Puedo trabajar si tengo SDRC?
- La capacidad para trabajar varía enormemente dependiendo de la severidad del SDRC, la fase en la que se encuentre y las demandas del trabajo. Con un manejo adecuado y adaptaciones laborales, muchos pacientes pueden mantener algún nivel de actividad laboral. Es crucial la comunicación entre el paciente, el médico y el empleador para establecer restricciones y planes de retorno al trabajo personalizados y graduales.
En resumen, el Síndrome de Dolor Regional Complejo es una condición desafiante que evoluciona a través de fases clásicas que involucran complejos cambios sensoriales, autonómicos y motores. Su manejo requiere un enfoque integral y multidisciplinar, con la rehabilitación y el control del dolor como pilares. Entender las fases de la enfermedad y cómo adaptar las actividades diarias, incluyendo las laborales, es fundamental para mejorar el pronóstico y la calidad de vida de los pacientes afectados.
Si quieres conocer otros artículos parecidos a SDRC: Etapas, Síntomas y Restricciones Laborales puedes visitar la categoría Acupuntura.

Conoce mas Tipos